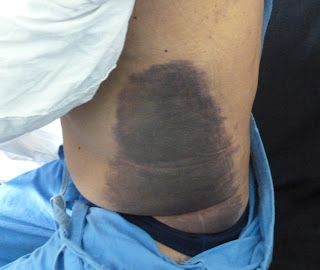
Paciente varón de 38 años de edad, sufre contusión lumbar hace una semana por lo que se le indica Diclofenac 75mg/3ml con Dexametasona 4mg/2ml intramuscular cada 12 horas, recibiendo por 04 días. Al quinto día, nota aumento de dolor en zona de inyectable glúteo izquierdo que dificulta deambulación, con sensación de bulto.
Examen: Quejumbroso, afebril. Glúteo izquierdo:
en cuadrante supero externo tumefacción blanda de 8x11cm, dolorosa a palpación, fluctuante, bien definida,
no signos de flogosis. Rango de movilidad de hemicadera derecha conservado, pero doloroso.
 Ecografía Partes Blandas Glúteo izquierdo
Ecografía Partes Blandas Glúteo izquierdo: Piel conservada; en tcsc aumento de ecogenicidad, a 35 mm de piel presencia de colección homogénea de 78x98x57mm con volumen de 435 ml, con escasos ecos internos, no llega a comprometer plano muscular.
Procedimiento: Asepsia con yodopovidona al 2%, coloca campos estériles, punción con aguja No. 21 en zona de mayor fluctuación, se aspira contenido líquido achocolatado cremoso sin mal olor, punción con Abbocath No. 16 y aspiración de contenido evacuándose aproximadamente 400 ml, incisión con hoja de bisturí No. 20, se apertura y profundiza incisión con pinza kelly, rotura digital de tabiques internos, lavado con NaCl al 9 por mil, colocación de dren laminar, coloca apósitos comprensivos. Cultivo a 48 horas de secreción: Negativo para bacterias.
MASA EN
PARTES BLANDAS GLÚTEO:
Absceso Glúteo:
Es una colección localizada de pus infectado o no, que se forma sobre las
nalgas o en el área glútea, usualmente en el plano subcutáneo. El absceso
usualmente necesita ser aspirado o drenado. Se llena con sangre y pus y puede
ser muy doloroso si no se drena. El absceso está hecho por el área en la cual
se forma. La infección usualmente esta justo debajo de la piel en el área de
los músculos glúteo mayor y menor. Se asemeja a un forúnculo o un grano grande.
Algunas infecciones se pueden poner lo suficientemente graves como para
requerir un procedimiento quirúrgico para abrir con una punción y drenarlos.
 Gérmenes
causantes típicamente son propios de la piel del área comprometida, siendo los más
frecuentes estafilococo aureus and estreptococo. En años recientes, se ha vuelto un germen común el S
Aureus meticilina resistente (MSRA). El absceso del glúteo, a veces, contiene
organismos hallados en las heces, comúnmente anaerobios o una combinación de
aerobios y anaerobios: Salmonella
typhimurium, Entamoeba histolytica, Streptococcus agalactiae, Brucella species,
Streptococcus intermedius, especies de Proteus, Campylobacter, Fusobacterias,
Histoplasmosis, Nocardia. En casos de bacilos, usualmente el origen es desde un
absceso vertebral.
Gérmenes
causantes típicamente son propios de la piel del área comprometida, siendo los más
frecuentes estafilococo aureus and estreptococo. En años recientes, se ha vuelto un germen común el S
Aureus meticilina resistente (MSRA). El absceso del glúteo, a veces, contiene
organismos hallados en las heces, comúnmente anaerobios o una combinación de
aerobios y anaerobios: Salmonella
typhimurium, Entamoeba histolytica, Streptococcus agalactiae, Brucella species,
Streptococcus intermedius, especies de Proteus, Campylobacter, Fusobacterias,
Histoplasmosis, Nocardia. En casos de bacilos, usualmente el origen es desde un
absceso vertebral.

HISTORIA
CLINICA: Los abscesos glúteos son dolorosos, sensibles, indurados y usualmente
eritematosos. Varían en tamaño, típicamente de 1 a 3 cm de largo, pero a veces
son muchos mayores. Inicialmente la inflamación es firme, luego conforme el
absceso progresa, la piel suprayacente se vuelve delgada y se siente
fluctuante. El absceso entonces puede drenar espontáneamente. La aspiración con
aguja ante la sospecha de un absceso glúteo localizado puede facilitar el
diagnostico cuando los hallazgos al examen son inciertos. Celulitis local,
linfangitis, linfadenopatía regional, fiebre y leucocitosis son variables
características acompañantes. El tiempo promedio entre la primera inyección y la
búsqueda de manejo médico varía de
1 a 6 semanas.
 FACTORES DE
RIESGO: Los fármacos relacionados causante de absceso glúteo son los
medicamentos que contienen hierro, son fármacos irritantes que pueden causar
necrosis tisular, especialmente si se inyecta superficialmente. Los
medicamentos de hierro se usan en mujeres con menstruaciones profusas o en edad
de criar niños o en post operatorio para tratar la anemia nutricional. Le
siguen las cefalosporinas y derivados de la penicilina (Cefotaxima, Ceftriaxona,
ampicilina no adecuadamente diluidos) y los analgésicos (diclofenaco, dexametasona).
FACTORES DE
RIESGO: Los fármacos relacionados causante de absceso glúteo son los
medicamentos que contienen hierro, son fármacos irritantes que pueden causar
necrosis tisular, especialmente si se inyecta superficialmente. Los
medicamentos de hierro se usan en mujeres con menstruaciones profusas o en edad
de criar niños o en post operatorio para tratar la anemia nutricional. Le
siguen las cefalosporinas y derivados de la penicilina (Cefotaxima, Ceftriaxona,
ampicilina no adecuadamente diluidos) y los analgésicos (diclofenaco, dexametasona).
 La causa principal (más del 95%) del absceso glúteo están
relacionados a la inyección misma o a las propiedades irritantes de la droga, seguido
por trauma local en los glúteos. El principal factor contribuyente a la mayoría
de las complicaciones es la colocación inapropiada del inyectable derivado de
un entrenamiento inadecuado de la técnica apropiada de inyección. Muchas veces este problema es causado por
no usar una aguja de longitud suficiente para alcanzar el músculo. La técnica
de inyección, especialmente la profundidad,
juegan un rol en la formación de absceso dado que inyecciones más
profundas provocan menos formación de absceso. Las inyecciones superficiales
usualmente ocurren en pacientes obesos, debido a que su región glútea abultada está
llena con grasa donde la absorción del medicamento es menor que en el tejido
muscular. El espesor de la grasa glútea medida por CT de la pelvis, en promedio
es mayor de 3.5 cm.
La causa principal (más del 95%) del absceso glúteo están
relacionados a la inyección misma o a las propiedades irritantes de la droga, seguido
por trauma local en los glúteos. El principal factor contribuyente a la mayoría
de las complicaciones es la colocación inapropiada del inyectable derivado de
un entrenamiento inadecuado de la técnica apropiada de inyección. Muchas veces este problema es causado por
no usar una aguja de longitud suficiente para alcanzar el músculo. La técnica
de inyección, especialmente la profundidad,
juegan un rol en la formación de absceso dado que inyecciones más
profundas provocan menos formación de absceso. Las inyecciones superficiales
usualmente ocurren en pacientes obesos, debido a que su región glútea abultada está
llena con grasa donde la absorción del medicamento es menor que en el tejido
muscular. El espesor de la grasa glútea medida por CT de la pelvis, en promedio
es mayor de 3.5 cm.
 Las inyecciones repetidas de medicamentos en el mismo
sitio definitivamente producen más hematomas, más irritación química y más
riesgo de formación de absceso.
Las inyecciones repetidas de medicamentos en el mismo
sitio definitivamente producen más hematomas, más irritación química y más
riesgo de formación de absceso.
La prevalencia de diabetes incrementa la incidencia de formación
de abscesos. La obesidad es
un factor de riesgo para el desarrollo de abscesos glúteos.
 Un
absceso frío lumbar tuberculoso se puede diseminar a lo largo de la aorta y sus
ramas para presentarse en: (a) fosa isquiorrectal, (b) en las nalgas bajo el
glúteo mayor. En algunos casos un absceso de gran tamaño en la región pre
vertebral y paravertebral se podría romper
y seguir a lo largo de las ramas de la aorta para manifestarse como
absceso glúteo, (c) a lo largo de la vaina del psoas o (d) en la región
dorsolumbar (Triangulo de Petit). También puede seguir a lo largo de las
arterias femoral u obturador y salir por el borde medial del muslo, el
triángulo femoral, la fosa poplítea o en el borde medial del tendón de Aquiles. Hay un caso reportado de abscesos pélvicos
multilocular con absceso glúteo, tratado por drenaje guiado por CT. Así la presentación
inicial de un absceso glúteo frío puede ser distante del sitio de la lesión.
Un
absceso frío lumbar tuberculoso se puede diseminar a lo largo de la aorta y sus
ramas para presentarse en: (a) fosa isquiorrectal, (b) en las nalgas bajo el
glúteo mayor. En algunos casos un absceso de gran tamaño en la región pre
vertebral y paravertebral se podría romper
y seguir a lo largo de las ramas de la aorta para manifestarse como
absceso glúteo, (c) a lo largo de la vaina del psoas o (d) en la región
dorsolumbar (Triangulo de Petit). También puede seguir a lo largo de las
arterias femoral u obturador y salir por el borde medial del muslo, el
triángulo femoral, la fosa poplítea o en el borde medial del tendón de Aquiles. Hay un caso reportado de abscesos pélvicos
multilocular con absceso glúteo, tratado por drenaje guiado por CT. Así la presentación
inicial de un absceso glúteo frío puede ser distante del sitio de la lesión.
 LABORATORIO:
El hisopado rutinario para pruebas de
cultivo y sensibilidad no se recomienda en individuos inmunocompetentes sin
otros factores de riesgo, pues no cambia el manejo o el resultado final y la
mayoría de pacientes mejoran aun cuando el patógeno bacteriano es resistente al
antibiótico empíricamente prescrito. Se defiende el hisopado en los
abscesos de algunos individuos en quienes pueden crecer organismos atípicos que
se esperaría por sus historias clínicas y/o datos epidemiológicos.
LABORATORIO:
El hisopado rutinario para pruebas de
cultivo y sensibilidad no se recomienda en individuos inmunocompetentes sin
otros factores de riesgo, pues no cambia el manejo o el resultado final y la
mayoría de pacientes mejoran aun cuando el patógeno bacteriano es resistente al
antibiótico empíricamente prescrito. Se defiende el hisopado en los
abscesos de algunos individuos en quienes pueden crecer organismos atípicos que
se esperaría por sus historias clínicas y/o datos epidemiológicos.
COMPLICACIONES DE LA INYECCIÓN INTRAMUSCULAR:
 SANGRADO:
Hemorragia desde el sitio de la inyección no es infrecuente. Sangrado
significativo y formación de hematoma puede suceder si se lesionan los vasos
sanguíneos. La persona que administra la inyección IM debe estar familiarizada
con la anatomía de la región en la cual se va a colocar el medicamento, para
evitar dañar vasos sanguíneos y posteriores complicaciones de sangrado. Se
deberían evitar las inyecciones IM en pacientes anticoagulados y en pacientes
recibiendo antiplaquetarios; se les debe monitorizar estrechamente luego de
una inyección IM para identificar algún problema de sangrado.
SANGRADO:
Hemorragia desde el sitio de la inyección no es infrecuente. Sangrado
significativo y formación de hematoma puede suceder si se lesionan los vasos
sanguíneos. La persona que administra la inyección IM debe estar familiarizada
con la anatomía de la región en la cual se va a colocar el medicamento, para
evitar dañar vasos sanguíneos y posteriores complicaciones de sangrado. Se
deberían evitar las inyecciones IM en pacientes anticoagulados y en pacientes
recibiendo antiplaquetarios; se les debe monitorizar estrechamente luego de
una inyección IM para identificar algún problema de sangrado.
 INYECCIONES
INTRAVASCULARES: La mayoría de los casos reportados de inyección inadvertida de
medicación dentro de las arterias durante intentos de inyecciones IM ocurre en niños
que reciben inyecciones en la región glútea. Las arterias más frecuentemente
implicadas son la arteria glútea inferior y superior. La presión ejercida
durante el proceso de inyección puede resultar en forzar a la medicación
redistribuirse en la arteria iliaca interna a toda la pierna.
Desafortunadamente, la aspiración de la jeringa previa a la inyección del
medicamento para ver si no retorna la sangre no asegura que el problema no
puede suceder.
INYECCIONES
INTRAVASCULARES: La mayoría de los casos reportados de inyección inadvertida de
medicación dentro de las arterias durante intentos de inyecciones IM ocurre en niños
que reciben inyecciones en la región glútea. Las arterias más frecuentemente
implicadas son la arteria glútea inferior y superior. La presión ejercida
durante el proceso de inyección puede resultar en forzar a la medicación
redistribuirse en la arteria iliaca interna a toda la pierna.
Desafortunadamente, la aspiración de la jeringa previa a la inyección del
medicamento para ver si no retorna la sangre no asegura que el problema no
puede suceder.
 LESION
DE NERVIO: El nervio ciático se lesiona frecuentemente en las inyecciones glúteas,
especialmente en niños. La lesión del nervio luego de un inyectable se
manifiesta por paresia en la distribución ciática seguida de causalgia o dolor
quemante en la extremidad varias horas o días después. El daño a la función
motora puede ser severo, y la recuperación puede ser menos completa. Un grupo
reporto que el diagnostico de parálisis fue hecho en promedio 3.8 meses luego
de la inyección glútea. Se recomienda dar especial atención a la selección del
tamaño de la aguja y a la longitud para disminuir este problema.
LESION
DE NERVIO: El nervio ciático se lesiona frecuentemente en las inyecciones glúteas,
especialmente en niños. La lesión del nervio luego de un inyectable se
manifiesta por paresia en la distribución ciática seguida de causalgia o dolor
quemante en la extremidad varias horas o días después. El daño a la función
motora puede ser severo, y la recuperación puede ser menos completa. Un grupo
reporto que el diagnostico de parálisis fue hecho en promedio 3.8 meses luego
de la inyección glútea. Se recomienda dar especial atención a la selección del
tamaño de la aguja y a la longitud para disminuir este problema.
 |
| Ecografía Partes Blandas Glúteo Izquierdo |
DOLOR: Generalmente
se espera dolor luego de la inyección IM. Sin embargo, dolor persistente en el
sitio de inyección no es un evento esperado. Puede ocurrir dolor persistente en
el 23% de los pacientes con complicaciones. El dolor continuo en el sitio de la
inyección debe ser investigado para asegurarse que no es un síntoma de un
absceso subyacente u otro problema local. Muchas veces esto requiere un scan
con MRI del área. Ni el tamaño de la aguja ni la longitud de la aguja
influencian el grado de dolor experimentado en el momento de la inyección o la
incidencia de dolor persistente post inyección.
NECROSIS:
La necrosis del músculo puede ocurrir luego de cualquier inyección sin importar
que medicación se inyecte. La toxicidad de la medicación, el volumen inyectado,
y la velocidad a la cual se ha dado la inyección también influirían en el
tamaño de la lesión necrótica. Las inyecciones repetidas de cualquier
medicación en la misma área incrementan el tamaño de la lesión necrótica por lo
que alternar el sitio de inyección puede prevenir complicaciones de necrosis
tisular. El significado y magnitud del daño causado por la complicación de la
inyección intramuscular se puede predecir midiendo la actividad de la
creatinina fosfokinasa sérica luego de la inyección. La cefalotina sódica y la
tetraciclina HCl fueron los culpables más frecuentes en un
 |
Corte anatómico transverso de localización de un Absceso
Glúteo derecho. Modificado de Atlas de Anatomía Humana,
Netter, F, 2da ed. |
estudio, pero
recientemente se han encontrado que los medicamentos inyectables de larga
acción son los principales responsables. A pesar de estos reportes se dice que la
incidencia de complicaciones luego de la administración de cualquier agente
específico generalmente está relacionada a la popularidad del medicamento.
 |
CASO: Mujer de 08 meses de edad por
presentar molestias
faríngeas, se le indica tratamiento antibiótico con inyección
en glúteo
derecho. Posterior a ello, dolor en zona inyectable
con leve dificultad para gatear, luego malestar general,
rechazo a la lactancia y llanto
frecuente. A
las dos semanas,
escalofríos, presencia de bulto en glúteo derecho.
Examen: Nalga
derecha: en cuadrante superoexterno presencia
de colección fluctuante ovalada de 4x7 cm con flogosis
circundante, dolor a palpación.
Hemograma: 34,600 Seg (88) Ab (05) MN (01). Se efectua
punción con hoja bisturí No20,
se evacúa 50 cc liquido amarillento
cremoso
mal olor. Gram de secreción: no gérmenes visibles.
Cultivo: Estafilococo aureous sensible a
Ceftriaxoma.
|
FORMACIÓN
DE CICATRIZ: Si múltiples inyecciones se dan, especialmente en la misma área
sobre un periodo prolongado de tiempo, estas áreas de necrosis se pueden volver
grandes y resultar en áreas grandes de fibrosis de los tejidos. Esto se puede
manifestar por nódulos duros que se sienten profundos en los tejidos y aun
áreas hundidas de tejido cicatricial sobre la superficie de la piel. Puede aparecer
con el tiempo calcificación distrófica del
tejido cicatricial resultando en áreas aún más dolorosas. Una vez que esto
ocurre, la escisión operatoria de esta área es la única terapia, aunque hay
otros que recomiendan se deberían tratar en forma expectante para ver si se
resuelven con el tiempo
 CONTRACCIÓN DE ARTICULACIONES: El daño local causado por el medicamento inyectado más la
necrosis por presión local causa que el músculo se cicatrice y se acorte. Esto
causa a la extremidad estar en una posición anormal, previene el rango de
movilidad y disloca la extremidad. Este problema se ha reportado en el hombro
debido a fibrosis del deltoides, en la cadera por fibrosis glútea y en la
rodilla por fibrosis del cuádriceps. El tratamiento de estos problemas requiere
liberación operatoria de las contracturas fibróticas y una terapia física
postoperatoria intensiva. Solo el tratamiento con terapia física, el uso de
agentes no esteroideos y el estiramiento no son efectivos.
CONTRACCIÓN DE ARTICULACIONES: El daño local causado por el medicamento inyectado más la
necrosis por presión local causa que el músculo se cicatrice y se acorte. Esto
causa a la extremidad estar en una posición anormal, previene el rango de
movilidad y disloca la extremidad. Este problema se ha reportado en el hombro
debido a fibrosis del deltoides, en la cadera por fibrosis glútea y en la
rodilla por fibrosis del cuádriceps. El tratamiento de estos problemas requiere
liberación operatoria de las contracturas fibróticas y una terapia física
postoperatoria intensiva. Solo el tratamiento con terapia física, el uso de
agentes no esteroideos y el estiramiento no son efectivos.
 NEOPLASIAS:
Los síntomas de presentación pueden ser dolor continuo y un nódulo en el lugar
de una inyección previa. Puede transcurrir un periodo variable de tiempo desde
la inyección. Todos los tumores reportados han sido diferentes formas de
sarcoma de tejidos blandos sin haber una medicación en común en los pacientes
que lo desarrollaron. Aun cuando la incidencia es extremadamente baja,
cualquier paciente que tuvo una inyección IM y continúa quejándose de un nódulo
doloroso en el sitio de la inyección bastante después de ello, se le debería investigar
exhaustivamente.
NEOPLASIAS:
Los síntomas de presentación pueden ser dolor continuo y un nódulo en el lugar
de una inyección previa. Puede transcurrir un periodo variable de tiempo desde
la inyección. Todos los tumores reportados han sido diferentes formas de
sarcoma de tejidos blandos sin haber una medicación en común en los pacientes
que lo desarrollaron. Aun cuando la incidencia es extremadamente baja,
cualquier paciente que tuvo una inyección IM y continúa quejándose de un nódulo
doloroso en el sitio de la inyección bastante después de ello, se le debería investigar
exhaustivamente.
 FORMACION
DE ABSCESO: Los abscesos glúteos luego de inyecciones IM pueden ser infecciosos
o estériles. Los abscesos son causados por la inoculación de bacterias en sitio
desde la aguja, la jeringa o la medicación. Las bacterias pueden ser
transportadas a los tejidos debido a la mala preparación del sitio. También son
responsables para la inoculación del área la inadecuada esterilización de los
equipos y de los medicamentos. La mayoría de estas complicaciones se presentan
como masas rojas y calientes que rodean el sitio previo de inyección.
Ocasionalmente, un absceso se puede romper y drenar pus y/o grasa liquida. La
incisión y drenaje del área resultara en marcada mejoría del malestar.
FORMACION
DE ABSCESO: Los abscesos glúteos luego de inyecciones IM pueden ser infecciosos
o estériles. Los abscesos son causados por la inoculación de bacterias en sitio
desde la aguja, la jeringa o la medicación. Las bacterias pueden ser
transportadas a los tejidos debido a la mala preparación del sitio. También son
responsables para la inoculación del área la inadecuada esterilización de los
equipos y de los medicamentos. La mayoría de estas complicaciones se presentan
como masas rojas y calientes que rodean el sitio previo de inyección.
Ocasionalmente, un absceso se puede romper y drenar pus y/o grasa liquida. La
incisión y drenaje del área resultara en marcada mejoría del malestar.
La mayoría de estos casos son vistos dentro de unos días a unas semanas
luego de la inyección: sin embargo, en algunos casos un absceso no puede ser
clínicamente aparente por años luego de la
inyección. Se debe mantener un alto índice de sospecha por problemas
infecciones comunes luego del inyectable, especialmente en pacientes
inmunocomprometidos. Por ejemplo, hay un reporte de un paciente leucémico sin
historia de problemas infecciones que desarrollo una infección localizada por
mucormicosis en el sitio de una inyección IM de corticoide.
 Más
comúnmente, los abscesos que son vistos en los sitios de inyección IM son
abscesos estériles. Estos son nódulos de grasa y musculo licuefacto que resulta
de la necrosis de los tejidos comprometidos. Se desarrolla cuando una
medicación caustica es inyectada en una localización inapropiada. Cuando la
medicación es inyectada dentro de los tejidos subcutáneos en vez del músculo,
se demora la absorción, que permite una mayor reacción del tejido al
medicamento. Esta reacción se manifiesta por necrosis tisular local, y
licuefacción con un área circundante de inflamación intensa. Así, un nódulo
doloroso lleno con tejido licuefacto estéril se desarrolla en el sitio.
Más
comúnmente, los abscesos que son vistos en los sitios de inyección IM son
abscesos estériles. Estos son nódulos de grasa y musculo licuefacto que resulta
de la necrosis de los tejidos comprometidos. Se desarrolla cuando una
medicación caustica es inyectada en una localización inapropiada. Cuando la
medicación es inyectada dentro de los tejidos subcutáneos en vez del músculo,
se demora la absorción, que permite una mayor reacción del tejido al
medicamento. Esta reacción se manifiesta por necrosis tisular local, y
licuefacción con un área circundante de inflamación intensa. Así, un nódulo
doloroso lleno con tejido licuefacto estéril se desarrolla en el sitio.
DIAGNOSTICO
DIFERENCIAL DE MASA EN EL GLÚTEO:
-
Infección
(TBC vertebrolumbar, tbc ileocecal otras especies de micobacterias, salmonelosis, amebiasis, brucelosis)
-
Luxación
y/o Fractura Coxofemoral unilateral
-
Hematoma
en la Nalga (que varía en tamaño dependiendo del calibre de la aguja, la
cantidad de solución inyectada y la experiencia. Se puede infectar por vía
hematógena o por el trayecto de la aguja debido a una jeringa contaminada o
solución solvente contaminado)
-
Formación
de Callo o Cicatriz tisular
-
Neoplasia
(Sarcoma de tejidos blandos, fibrosarcoma, liposarcoma, sarcoma alveolar de
partes blandas, histiocitoma fibroso maligno o como metástasis distante de
carcinoma broncogénico)
-
Carcinoma
del colon o recto perforado
-
Reacción
medicamentosa (uso de Docetaxel en NM próstata, luego de vacunación IM con BCG,
de cloroquina)
-
Lesión
traumática en las Nalgas
-
Absceso
(cutáneo, subcutáneo, muscular)
-
Enfermedad
diverticular (el pus se extiende por el plano fascial de la pelvis y a través
del orificio ciático mayor dentro del área glútea)
-
Quiste
sebáceo (quiste epidérmico)
-
Lipoma
del glúteo
-
Seno
pilonidal
-
Absceso
Isquiorectal o perineal (de Novo o secundario, como por Enfermedad de Crohn)
-
Absceso
retroperitoneal
-
Fistula
Anal/ Absceso anal complejo
-
Hidradenitis
Supurativa
-
Cuerpo
extraño (cálculos vesiculares perdidos en cavidad abdominal erosionan vía
paracólica derecha, fecalito retenido luego de apendicetomía)
-
Hernia
ciática
-
Sacroileitis
o Infecciones piógenas de la articulación sacro iliaca.
-
Miositis
Piogénica
-
Linfangioma
Quístico
-
Aneurisma
o Seudoaneurisma de la arteria glútea superior e inferior.
IMÁGENES
AUXILIARES:
 |
Caso 3:Ecografía Partes blandas Glúteo Derecho: En plano
subcutáneo, presencia de 100 cc volumen aproximado colección
líquida con contenido heterogéneo granular, rodeado por cápsula
hiperecoica de 2 mm. |
ECOGRAFÍA PARTES BLANDAS GLÚTEO: es diagnóstica y terapéutica en
caso de realizarse concomitantemente una punción aspiración guiada. Es útil
solo en la evaluación de sospecha de abscesos superficiales, pues ante la
sospecha de abscesos profundos (en la región
pélvica o lumbar) se requiere imágenes de cortes. Es útil también en la
medición de las longitudes, pues solo los abscesos mayores de 5 mm son apropiados
para incisión y drenaje, si están en una localización accesible.
 |
| Incision con hoja de bisturi, previa anestesia. |
TOMOGRAFÍA AXIAL COMPUTARIZADA (TAC)
DE CADERA: Debido a
la anatomía singular de la región glútea, es difícil determinar solo con el
examen clínico la presencia y la probable causa de un absceso glúteo. La TAC
puede jugar un papel importante en la identificación y origen del absceso glúteo
y evitar una intervención innecesaria; caso contrario, auxilia en el drenaje
guiado por imagen. El drenaje de un absceso glúteo sin identificar la fuente de
la infección puede resultar en una fistula enterocutánea o de drenaje
prolongado y cierre dificultoso.
 |
| Drenaje y evacuación de contenido. |
RESONANCIA MAGNETICA NUCLEAR (MRI) Para determinar
si existe sitio oculto de compromiso óseo en el área vertebral o pélvica (la
localización del sitio primario en caso de sospecha TBC vertebrolumbar) y se va
a requerir un procedimiento más extenso; y ante sospecha de un absceso glúteo
secundario a una neoplasia cercana o distante.
TRATAMIENTO:
Algunos pequeños abscesos menores a 5mm y sin loculaciones se pueden resolver
sin tratamiento, llegan a un punto y drenan espontáneamente. Compresas húmedas calientes
ayudan a acelerar el proceso. La incisión y el drenaje están indicados si están
presentes dolor significativo, sensibilidad e inflamación. Es innecesario
esperar fluctuación.
 |
Rotura digital de loculaciones internas en la cavidad
abscedada. |
MANEJO QUIRÚRGICO: La atención estándar es el drenaje
quirúrgico del absceso (evidencia nivel II). Desafortunadamente no está
disponible ninguna evidencia más allá de una opinión de experto para los
componentes específicos del manejo quirúrgico luego de la incisión y drenaje.
Por ejemplo, un autor sugiere colocar gasa para prevenir el cierre prematuro de
los bordes de la herida y eliminar el espacio muerto y cambiar la gasa cada 24
horas y otros cada 7 días; mientras que otros no recomiendan el uso de gasa dado
que interferirá con el drenaje apropiado. Sin embargo, la falta de evidencia
para prácticas como romper loculaciones, lavar la herida con jeringa con agua estéril,
y rellenar las cavidades residuales
grandes no se equipara a la falta de beneficio. Sin evidencia contra
estos procedimientos y un fuerte apoyo a favor, se deberían continuar incorporándose
en la práctica.
 Generalmente
se aconseja que la membrana cubierta de tejido de granulación deba ser
erosionada; luego de esto, la elección es entre destechamiento completo y el
uso de drenaje con tubo. Lo que parece una gran cavidad y un defecto cosmético
serio usualmente se contrae rápido. El drenaje con tubo generalmente se
aconseja donde hay una colección profunda. Puede ser necesaria una contra
incisión para asegurar un drenaje dependiente, mejor aún, el uso de drenaje en
vacío con presión negativa dará mejores resultados. Algunos cirujanos
recomiendan sutura primaria. En un estudio de Khanna et al sobre cien casos de
abscesos glúteos por inyectable que se manejaron con técnica de cierre primario
bajo cobertura antibiótica con un tubo dren dejado in situ. Indicaron un tiempo
de curación completa de 7-10 días y reportaron no recurrencia del absceso con
una cicatriz casi lineal.
Generalmente
se aconseja que la membrana cubierta de tejido de granulación deba ser
erosionada; luego de esto, la elección es entre destechamiento completo y el
uso de drenaje con tubo. Lo que parece una gran cavidad y un defecto cosmético
serio usualmente se contrae rápido. El drenaje con tubo generalmente se
aconseja donde hay una colección profunda. Puede ser necesaria una contra
incisión para asegurar un drenaje dependiente, mejor aún, el uso de drenaje en
vacío con presión negativa dará mejores resultados. Algunos cirujanos
recomiendan sutura primaria. En un estudio de Khanna et al sobre cien casos de
abscesos glúteos por inyectable que se manejaron con técnica de cierre primario
bajo cobertura antibiótica con un tubo dren dejado in situ. Indicaron un tiempo
de curación completa de 7-10 días y reportaron no recurrencia del absceso con
una cicatriz casi lineal.
 |
| Lavado de cavidad con chorros de agua. |
Dudley sugirió que este método puede ser útil en
casos muy precoces. Los pacientes se siguieron por diez días; 68% presentaron
recuperación completa, 19% drenaje persistente que curó espontáneamente y 13%
presentaron recurrencia que requirió re-operación en la forma de drenaje. El
tipo de drenaje usado no afectó el resultado clínico.
 |
Ampliacion de abertura cutanea para prevenir union de bordes
y cierre precoz de cavidad residual. |
INDICACIONES
DEL TTO QUIRÚRGICO: Se recomienda drenar solo los abscesos mayores de 5 mm. No existen
contraindicaciones absolutas para la
incisión, drenaje y desbridamiento de los abscesos glúteos. Si la condición física
del paciente está comprometida, se debería llevar a cabo la estabilización del
paciente antes de realizar estos procedimientos y volverlo apropiado para la
anestesia. No se recomienda anestesia local en los abscesos extremadamente
grandes o profundos en áreas que son difíciles de anestesiar. En celulitis
cutánea sin absceso subyacente no está indicado el drenaje. La bacteriemia
transitoria asociada con la incisión y drenaje puede requerir un tratamiento
preoperatorio con antibióticos y reconsideración del momento del procedimiento
en los pacientes con riesgo aumentado de endocarditis, como aquellos con
válvulas cardíacas anormales o artificiales.

 EQUIPOS: Se debe usar una bata, guantes y una máscara con protección ocular. No es
necesaria una estricta técnica quirúrgica en la incisión de un sitio cutáneo ya
infectado. Para la preparación y anestesia, conseguir un agente limpiador de
piel (clorhexidina o yodopovidona), gasa estéril, anestesia local (lidocaína 1
o 2% con adrenalina o bupivacaína 0.5% por su duración de acción más
prolongada), jeringa de 5-10 ml y una aguja calibre 25 al 30. Los artículos
necesarios para la incisión y drenaje incluye una hoja de bisturí número 11 o
15 con mango, una pequeña pinza hemostática curva, solución salina 9x mil con
un tazón estéril, y una jeringa grande con una protección contra salpicaduras o
una bránula calibre 18 sin aguja para irrigación de la herida. Debe estar
disponibles material para empaquetar la herida, tijeras, gasas y esparadrapo para
completar el procedimiento y cubrir la herida.
EQUIPOS: Se debe usar una bata, guantes y una máscara con protección ocular. No es
necesaria una estricta técnica quirúrgica en la incisión de un sitio cutáneo ya
infectado. Para la preparación y anestesia, conseguir un agente limpiador de
piel (clorhexidina o yodopovidona), gasa estéril, anestesia local (lidocaína 1
o 2% con adrenalina o bupivacaína 0.5% por su duración de acción más
prolongada), jeringa de 5-10 ml y una aguja calibre 25 al 30. Los artículos
necesarios para la incisión y drenaje incluye una hoja de bisturí número 11 o
15 con mango, una pequeña pinza hemostática curva, solución salina 9x mil con
un tazón estéril, y una jeringa grande con una protección contra salpicaduras o
una bránula calibre 18 sin aguja para irrigación de la herida. Debe estar
disponibles material para empaquetar la herida, tijeras, gasas y esparadrapo para
completar el procedimiento y cubrir la herida.
 |
Se coloca una gasa grande en interior de cavidad, se fija con
esparadrapo exteriormente. |
CONSIDERACIONES TÉCNICAS: Dado que muchos abscesos están bajo presión, asegúrese de usar
guantes y mascarilla con protección en todo momento durante el procedimiento
para evitar exposición a líquidos corporales. Coloque todos los equipos dentro
del alcance o en una mesa al lado de cama; posicione al paciente de manera que
el área de drenaje esté completamente expuesta y fácilmente accesible. Ajuste
la luz para permitir buena visualización del absceso. Aplique un limpiador de
piel en movimiento circular empezando en la punta del absceso. Cubra un área
amplia fuera de la herida para prevenir contaminación del equipo. Anestesie la
punta del absceso insertando una aguja calibre 25 al 30 justo debajo y paralelo
a la superficie. Inyecte anestésico en los tejidos intradérmicos. Una vez que
toda la longitud de la aguja está debajo de la piel, use presión suave para
infiltrar la piel con el anestésico. Se observará blanqueamiento de los tejidos
conforme se disemina el anestésico. Continúe con la infiltración hasta que se
haya cubierto un área lo suficientemente grande como para anestesiar el área de
incisión. En algunos abscesos, se podría requerir inyecciones adicionales de
anestésicos en un patrón de bloqueo de campo local, agentes analgésicos
parenterales o sedación para comodidad del paciente.
 |
| Cavidad abscedad residual, control a la semana. |
Mantenga
la hoja de bisturí entre el pulgar y el índice para hacer entrada inicial
directamente en el absceso. Una incisión de piel se hace con una hoja de
bisturí No. 11 o 15 en la parte más
prominente y fluctuante del absceso subcutáneo orientándola a lo largo del eje
mayor de la colección liquida. Si es posible, se debería hacer en un área
dependiente. Una incisión dependiente no se debería hacer si se sospecha la
naturaleza tuberculosa, solo realizar una punción aspiración del contenido empleando
el patrón de antigravedad Z para aspirar el contenido.
 |
| Cavidad abscedada residual, control a seis semanas. |
La dirección de la incisión debería ser paralela
al pliegue cutáneo natural (líneas de tensión de piel) tanto como sea posible
para evitar cicatrices no estéticas. Se debe hacer una buena incisión que abarque
toda la cavidad del absceso. En áreas donde no se espera que estén presentes
ninguna estructura vascular o neural, se debe hacer una incisión amplia que
corta a través de la piel, tejido subcutáneo, y fascia profunda para lograr entrar dentro de
la cavidad del absceso. Sin embargo, en áreas donde están presentes importantes
estructuras neurovasculares, solo se corta piel y tejido y la cavidad del
absceso se entra insinuando un par de pinzas atraumáticas arteriales o pinzas curvas
a través de una pequeña abertura en la fascia profunda, luego gradualmente
abriendo sus ramas. Se puede sentir una resistencia conforme la incisión se
inicia.
 |
Cicatriz cutánea residual en zona de drenaje abierto
del absceso gluteo. |
Una presión firme y estable permitirá una entrada controlada dentro de
los tejidos subcutáneos. Drenaje purulento empezara a salir cuando se ha
entrado exitosamente a la cavidad del absceso. Controle la incisión cuidadosamente
durante la punción inicial para prevenir punzar a través de la pared posterior,
que puede llevar a un sangrado difícil de controlar.
Extienda
la incisión para crear una abertura lo suficientemente grande para asegurar un
drenaje adecuado y prevenir formación de abscesos recurrentes; la incisión
puede necesitarse extender la longitud a los bordes del absceso. El objetivo es
permitir suficiente acceso para la introducción de pinzas que rompan las loculaciones
y colocación de material de relleno interno. Si son necesarios cultivos de
aerobios y anaerobios, use un hisopo o jeringa para obtener una muestra de la
parte interna de la cavidad del absceso. Un cultivo puede ser útil durante una
cita de seguimiento, especialmente si el absceso ha empeorado clínicamente y se
vuelve necesario el tratamiento con antibióticos. Luego de permitir al absceso drenar
espontáneamente, exprimir suavemente cualquier contenido adicional. Si el
paciente está experimentando malestar significativo, puede ser útil inyecciones
adicionales de anestésico local. Use pinzas curvas romas de disección con una
pieza de gasa envuelta alrededor de la punta para romper las loculaciones,
drenar todas las bolsas de pus y permitir la cavidad del absceso abrirse
completamente. Inserte la pinza curva dentro de la herida hasta que sienta
resistencia de un tejido sano, luego abra la pinza para realizar disección roma
de la porción interna de la cavidad del absceso. Continúe rompiendo las
loculaciones en un movimiento circular
hasta que la cavidad del absceso entera se ha explorado. Identifique cualquier
tracto profundo que se extienda a los tejidos circundantes.
 |
Paciente varón, Absceso glúteo post inyectable
con habón central |
Se explora la
cavidad del absceso con el dedo enguantado del cirujano si se puede excluir la
presencia de un cuerpo extraño. Irrigue suavemente la herida con solución
salina usando una jeringa con protección contras salpicados o una bránula 18
sin aguja para alcanzar el interior de la cavidad del absceso. Un tamaño
apropiado de la incisión mejora la irrigación y se previene acumulación
excesiva de presión dentro de la cavidad del absceso. La irrigación se continúa
hasta que salga líquido claro. Luego rellenar la cavidad residual con gasa o
esponja quirúrgica para conseguir hemostasia. Luego de unos minutos, el relleno
se retira y cualquier punto de sangrado se cauteriza o se liga. Cualquier tejido necrosado o no sano sobre el techo del
absceso se debería retirar completamente. El desbridamiento se debe realizar
hasta que se vea sangrado dérmico sano en los bordes de la piel. No debería haber
bordes de piel disecados flojamente al final del desbridamiento quirúrgico. Sin
embargo, se debería evitar un desbridamiento demasiado riguroso si no es una infección
necrotizante de piel y se debería planear una desbridación por etapas para
minimizar el daño a los tejidos sanos.
 |
Mismo paciente, a la semana de drenaje, en fase
reepitelización periférica y llenado con tejido de
granulación |
Use
material de relleno en la cavidad residual como cintas o gasas de relleno
comerciales (Kaltostat, Aquacel con o sin antimicrobianos tópicos) o gasa simple estéril empapada en cloruro sodico. Empaque
suavemente el absceso empezando en un cuadrante y gradualmente alrededor de la
cavidad entera. Coloque suficiente material de relleno para mantener las
paredes del absceso separadas y permitir un drenaje de los restos infectados pues
este empacado actúa como una mecha para drenar cualquier exudado y sangre. Esto
permitirá curación por segunda intención y previene el cierre prematuro de la
herida, que podría llevar a reacumulacion de bacterias y abscesos recurrentes. Evite
el sobrellenado de la herida, esto puede causar isquemia de los tejidos
circundantes y puede obstruir el drenaje deseado del material purulento. Finalmente
la herida se cubre con una gasa grande absorbente seca. Está cubierta se cambia
luego de 24 horas y nuevamente cada 24 horas hasta que la herida se seque.
Cuando se observa tejido de granulación sano en la cavidad y ningún exudado
fresco o pus sea visible, es suficiente una cubierta simple con gasa.
DRENAJE
LIBRE VERSUS CIERRE PRIMARIO: Se propone la sutura en colchonero para cerrar la
cavidad residual. Esto tiene el potencial de provocar más dolor y varios
estudios se han realizado con anestesia general. Se reporta resultados
contradictorios con respecto a duración y calidad de curación del cierre
primario, y recurrencia del absceso.
USO DE ANTIBIOTICOS: son innecesarios a menos que el paciente
tenga signos de infección severa del tejido blando o que amenaza la vida,
signos y síntomas de infección sistémica, celulitis asociada, múltiples abscesos,
inmunocomprometido, con linfangitis o está en las edades extremas de la vida.
En estos casos se debe iniciar terapia empírica con un fármaco activo contra
MRSA (Vía oral: trimetropim/sulfametoxazol 160/800 mg una tableta c/12h, doxiciclina
100mg c/12h, clindamicina 300mg tres veces al dia; para infecciones severas, vancomicina 15-30 mg/kg cada 12 h,
linezolid 600mg VO o IV c/12; daptomicina 4mg/kg IV una vez al día; telavancina 10 mg/kg IV una vez al día;
dando todos los antibióticos por 7-14 días) hasta esperar los resultados del
cultivo.
Cuando
no está indicado, la adición empírica de antibióticos no afecta el resultado de
la incisión y drenaje. La susceptibilidad ni la resistencia a los antibióticos
prescritos tuvo ningún efecto en el resultado de los pacientes (no hubo
alteración en la cantidad de visitas de seguimiento, en incisión y drenaje adicionales,
o cambios posteriores en la terapia antibiótica) y el tratamiento con placebo
es equivalente al uso de cualquier antibiótico.
El
tratamiento solamente con antibióticos es inadecuado para tratar las
colecciones loculadas de material infectado.
ANESTESIA:
Puede ser Anestesia general (abscesos grandes y profundos), Regional (abscesos
grandes y profundos si el paciente coopera), Bloqueo de campo (para abscesos
pequeños) y anestesia local (con una aguja hipodérmica calibre 26 y anestesia
infiltrada en el subcutáneo dentro del domo del absceso para incidir la piel,
no es efectivo anestesiar la cavidad del absceso)
Control
del dolor: Se recomienda usar anestésico local a lo largo del curso lineal de
la incisión propuesta, alrededor del perímetro del tejido que rodea al absceso
o ambos (nivel III de evidencia). Algunos médicos han encontrado útil usar
spray de Vapocoolant aunque no hay evidencia en el manejo de abscesos. En ciertas circunstancias
(ej, pequeños abscesos) se podría evitar el uso de anestésicos, sin embargo el
mayor dolor ocurre durante el rompimiento de las loculaciones, no durante la incisión.
La comodidad del paciente durante ésta parte del procedimiento ayudara a
examinar completamente la herida. Se ha reportado también el uso de opioides
intravenosos o benzodiacepinas, ketamina, óxido nitroso o anestesia general
para el manejo del dolor.
MONITOREO
Y SEGUIMIENTO POSTRATAMIENTO: No se requiere el
tratamiento posterior con antibióticos luego de una incisión y drenaje exitoso
en pacientes sanos. En abscesos simples, la herida que drena abiertamente
permite a las defensas del cuerpo del huésped limpiar la infección sin la
necesidad de exponer al paciente a los efectos adversos de la terapia
antimicrobiana. Los pacientes con celulitis extendida más allá del área del
absceso o con comorbilidades significativas pueden requerir tratamiento
suplementario con antibióticos empíricos de los datos de susceptibilidad de los
cultivos locales. La progresión a celulitis circundante o linfangitis,
desarrollo de fiebre u otro signo de empeoramiento clínico puede significar
repetir la incisión y drenaje o que se debe considerar el tratamiento
antibiótico. Si un absceso recurre pese al drenaje adecuado, se justifica una
investigación adicional para excluir factores de riesgo subyacentes o
anormalidades tales como colonización por patógenos infrecuentes (estafilococo,
micobacterias, hongos) o trastorno anatómico o inmunológico.
Los antibióticos tópicos tienen un beneficio
limitado y no se requieren. Chequear que las inmunizaciones contra el tétano
están al día.
Retirar la gasa de relleno de la cavidad residual
del absceso a los dos a cuatro días, programar una cita de seguimiento a los 2-3
días luego del procedimiento. Se pueden usar apósitos de alginato cálcico
(Kaltostat) o de hidrocoloide 100% carboximetilcelulosa sódica (Aquacel) de
recambio cada tres dias Se indica a los pacientes que va a continuar el drenaje
desde la herida empaquetada. Instruir al paciente a retornar antes de la cita
programada si hay signos de empeoramiento que incluye enrojecimiento, hinchazón
o desarrollo de síntomas sistémicos tales como fiebre o malestar general. En
visitas posteriores por el cuidado de
herida, retirar cualquier material de relleno para permitir evaluación
de la curación por segunda intención. El drenaje continuo es común para los
abscesos que requieren drenaje inicial extenso y en la ausencia de otros signos
de empeoramiento de la infección por sí mismo no es una indicación para
tratamiento con antibióticos.
EDUCACIÓN DEL PACIENTE Y CONSENTIMIENTO:
Se puede
obtener un consentimiento del paciente o de un miembro de la familia. La razón
de la realización del procedimiento (diagnostico sospechado), los riesgos,
beneficios y alternativas al procedimiento; los riesgos y beneficios del
procedimiento alternativo y los riesgos y beneficios de no someterse al
procedimiento. Permita al paciente la oportunidad de preguntar cualquier
interrogante y expresar cualquier preocupación que pueda tener. Esté seguro que
comprenden acerca del procedimiento para que así realicen una decisión
informada. Previo al procedimiento, verifique que está tratando al paciente
correcto, identifique el sitio quirúrgico correcto, obtenga la autorización del
procedimiento y asegure disponibilidad de todo el equipo a utilizar
Se le
debe aconsejar al paciente los riesgos de sangrado (por daño a los vasos sanguíneos
adyacentes), diseminación de la infección (sepsis, endocarditis) ,lesión de los
nervios locales y formación de cicatriz. También se le debe aconsejar que
aunque no haya complicaciones, el procedimiento no podría ser exitoso (el
absceso no podría ser completamente drenado y puede ser necesaria cirugía
adicional).
 Paciente mujer de 68 años de edad, sufre trauma contuso en tórax anterior sobre mama derecha hace 30 años, luego nota bulto de crecimiento lento con dolor tipo hincada por dos años, se le realiza punción aspiración de contenido liquido disminuyendo las molestias. Desde hace 20 años nota nuevamente crecimiento lento pero progresivo de bulto en mama derecha, que cede con aines parcialmente hasta ya no haber respuesta, provoca dolor tipo punzada constante, no se irradia, aumenta al usar miembro superior derecho y dificulta levemente su movilidad. Afebril, no pérdida de peso. Apetito conservado. Niega antecedentes familiares de neoplasias.
Paciente mujer de 68 años de edad, sufre trauma contuso en tórax anterior sobre mama derecha hace 30 años, luego nota bulto de crecimiento lento con dolor tipo hincada por dos años, se le realiza punción aspiración de contenido liquido disminuyendo las molestias. Desde hace 20 años nota nuevamente crecimiento lento pero progresivo de bulto en mama derecha, que cede con aines parcialmente hasta ya no haber respuesta, provoca dolor tipo punzada constante, no se irradia, aumenta al usar miembro superior derecho y dificulta levemente su movilidad. Afebril, no pérdida de peso. Apetito conservado. Niega antecedentes familiares de neoplasias.  Examen: Aparente regular estado general, BMI de 28.8. No linfadenopatia cervical, supraclavicular, axilar ni inguinal palpable. Mama derecha: en cuadrante supero interno, a 2 y a ocho cm de pezón presencia de nodulación blanda, esférica, de 7x8 cm, móvil y sin adherencia a planos profundos, no dolorosa a palpación. Piel suprayacente firmemente adherida en la zona central, discreta hiperpigmentación no flogótica; no se evidencia depresiones naturales o al movimiento activo del hombro derecho, ni infiltraciones cutáneas en zonas circundante. Ecografía de partes blandas Mama derecha: tumoración de 58x73 mm en Cuadrante superoExterno, contenido mixoide homogéneo que se desplaza con la gravedad, rodeado por cápsula hiperecoica de 3mm que lo circunda, no llegando a comprometer planos fasciales ni musculares, borde superficial a 05 mm de piel. No presencia de linfadenopatia infartadas visibles en grupos ganglionares axilares, supraclaviculares ni cervicales. Hb 19, Hm: 8,800 Seg (79) Mn(210 PCR: +2.
Examen: Aparente regular estado general, BMI de 28.8. No linfadenopatia cervical, supraclavicular, axilar ni inguinal palpable. Mama derecha: en cuadrante supero interno, a 2 y a ocho cm de pezón presencia de nodulación blanda, esférica, de 7x8 cm, móvil y sin adherencia a planos profundos, no dolorosa a palpación. Piel suprayacente firmemente adherida en la zona central, discreta hiperpigmentación no flogótica; no se evidencia depresiones naturales o al movimiento activo del hombro derecho, ni infiltraciones cutáneas en zonas circundante. Ecografía de partes blandas Mama derecha: tumoración de 58x73 mm en Cuadrante superoExterno, contenido mixoide homogéneo que se desplaza con la gravedad, rodeado por cápsula hiperecoica de 3mm que lo circunda, no llegando a comprometer planos fasciales ni musculares, borde superficial a 05 mm de piel. No presencia de linfadenopatia infartadas visibles en grupos ganglionares axilares, supraclaviculares ni cervicales. Hb 19, Hm: 8,800 Seg (79) Mn(210 PCR: +2.  Procedimiento: Bajo anestesia general, Previa asepsia y antisepsia, colocación de campos estériles, Incisión ovalada siguiendo líneas de Langer con eje mayor curvo que circunda a glándula mamaria derecha, con hoja de bisturí No. 21, profundización vertical hasta tcsc sin llegar a la fascia pectoral, disección y corte con electrocauterio separando tumoración de tejido graso adyacente, exéresis en bloque de pieza, revisión de hemostasia con cauterio, cierre tcsc en dos planos con catgut crómico 2\0 y piel con seda negra cortante 4\0, dejando dren laminar en tcsc que se retira al segundo día postoperatorio. A corte del absceso: contenido liquido amarillento granular, no mal olor, aprox 150 cc. envuelto por capsula fibrosa borde interno liso. Recibe cefalexina de 500 mg vía oral + naproxeno 550 mg vía oral por 2 semanas, con curaciones locales por cinco días. Retiro de puntos en una semana, con indicación de movilidad limitada en miembro superior derecho por una semana, luego uso usual de la mencionada extremidad. Se aconseja minimizar riesgos de heridas cortantes y posible infección en esta extremidad y que avise cualquier lesión cortante o penetrante que puede resultar en una infección, pues es posible una linfangitis de rápida diseminación.
Procedimiento: Bajo anestesia general, Previa asepsia y antisepsia, colocación de campos estériles, Incisión ovalada siguiendo líneas de Langer con eje mayor curvo que circunda a glándula mamaria derecha, con hoja de bisturí No. 21, profundización vertical hasta tcsc sin llegar a la fascia pectoral, disección y corte con electrocauterio separando tumoración de tejido graso adyacente, exéresis en bloque de pieza, revisión de hemostasia con cauterio, cierre tcsc en dos planos con catgut crómico 2\0 y piel con seda negra cortante 4\0, dejando dren laminar en tcsc que se retira al segundo día postoperatorio. A corte del absceso: contenido liquido amarillento granular, no mal olor, aprox 150 cc. envuelto por capsula fibrosa borde interno liso. Recibe cefalexina de 500 mg vía oral + naproxeno 550 mg vía oral por 2 semanas, con curaciones locales por cinco días. Retiro de puntos en una semana, con indicación de movilidad limitada en miembro superior derecho por una semana, luego uso usual de la mencionada extremidad. Se aconseja minimizar riesgos de heridas cortantes y posible infección en esta extremidad y que avise cualquier lesión cortante o penetrante que puede resultar en una infección, pues es posible una linfangitis de rápida diseminación.