Las baterías de botón (pilas de
botón, baterías de disco, o BB) son baterías pequeñas, en forma de monedas, usadas
en varios aparatos electrónicos en el hogar. La mayoría de las degluciones
usualmente son benignas. Los casos fatales o aquellos con secuelas graves son
raros y usualmente implican alojamiento e impactación esofágico de la batería.
Ahora hay más y más aparatos electrónicos y juguetes disponibles que
funcionan con BB y que están al alcance de los niños. Muchas de estas baterías
son de 20 mm de diámetro o más grandes y de 3Voltios, siendo lo suficientemente
grandes y más potentes como para atascarse y producir lesiones graves en los
niños. Aunque lo usual es que pasen fácilmente a través del tracto digestivo
superior y se eliminen en las heces en unos cuantos días.
El tragar dichas baterías implica una situación más peligrosa y seria que
tragar una moneda u otros objetos inertes, debido a su composición
electroquímica y gran potencial de daño local. La disolución de los
ingredientes activos de la batería dentro del tracto aerodigestivo superior
está asociado a una fuerte reacción exotérmica dentro del tejido, causando
severas lesiones a la mucosa que pueden semejar a una quemadura de piel.
BATERIAS DE BOTON: Es una combinación de uno o más celdas electroquímicas, utilizadas para
convertir la energía química almacenada en energía eléctrica. Propiedades de
las baterías:
- Composición física: Están formadas por la unión de metales y óxidos de metales a
cada lado de un separador empapado en electrolito. Esta unidad luego es colocada en una cubierta de metal de
dos partes unidas por una arandela plástica. Cada batería o celda
electroquímica consta de dos medias celdas, conectados en serie por un
electrolito conductor que contiene aniones y cationes. Uno de las media celdas
incluye el electrólito y el electrodo a la que migran los aniones, el
electrodo negativo (ánodo); la otra media celda incluye electrolito y cationes y
el positivo electrodo a la que migran (cátodo).
La arandela aisla eléctricamente el ánodo del cátodo. El
metal sufre oxidación en cada lado del separador, mientras que el óxido metálico
es reducido a metal en el otro lado, produciendo una corriente cuando se
proporciona una vía conductiva.
- Composición química: Esto varía con el tiempo y entre países, dependiendo de las innovaciones técnicas. Las BB contienen varios metales pesados, incluyendo mercurio, plata, zinc, manganeso, níquel, cadmio, litio, oxido sulfuro, cobre, latón y acero; además de solución concentrada de electrolitos alcalinos de 26% y 45% de hidróxido de potasio o de sodio para facilitar la reacción electroquímica a través del separador. Estos son los componentes del ánodo, cátodo y el estuche que contiene la batería.
Hay cuatro tipos principales de BB: (1) celdas de mercurio que contienen oxido de mercurio e hidróxido de potasio acuoso, (2) celdas alcalinas de manganeso que contienen dióxido de manganeso e hidróxido de potasio acuoso, (3) celdas de plata que contienen oxido de plata e hidróxido de potasio acuoso, y (4) celdas de dióxido manganeso litio que contienen dióxido de manganeso y litio. Ya casi no se encuentran baterías de zinc/ aire. Para el 2015, casi el 95% de las BB comercialmente disponibles, eran de litio. Para el periodo 1987-2009, eran solo el 9%, siendo el 42% de dióxido de manganeso.
- Composición química: Esto varía con el tiempo y entre países, dependiendo de las innovaciones técnicas. Las BB contienen varios metales pesados, incluyendo mercurio, plata, zinc, manganeso, níquel, cadmio, litio, oxido sulfuro, cobre, latón y acero; además de solución concentrada de electrolitos alcalinos de 26% y 45% de hidróxido de potasio o de sodio para facilitar la reacción electroquímica a través del separador. Estos son los componentes del ánodo, cátodo y el estuche que contiene la batería.
Hay cuatro tipos principales de BB: (1) celdas de mercurio que contienen oxido de mercurio e hidróxido de potasio acuoso, (2) celdas alcalinas de manganeso que contienen dióxido de manganeso e hidróxido de potasio acuoso, (3) celdas de plata que contienen oxido de plata e hidróxido de potasio acuoso, y (4) celdas de dióxido manganeso litio que contienen dióxido de manganeso y litio. Ya casi no se encuentran baterías de zinc/ aire. Para el 2015, casi el 95% de las BB comercialmente disponibles, eran de litio. Para el periodo 1987-2009, eran solo el 9%, siendo el 42% de dióxido de manganeso.
 |
| Batería de botón Nueva y Otra extraída del estómago de un Niño De: Hum Exp Toxicol. 2004 Apr;23(4):193-5. |
Una lista de códigos y tipos de baterías se pueden encontrar en https://en.wikipedia.org/wiki/List_of_battery_sizes
- Baterías primarias vs
secundarias: Hay dos tipos principales de baterías: desechable (primaria) y
recargable (secundaria). Las baterías primarias son más comúnmente utilizadas
en dispositivos portátiles que tienen un bajo consumo de corriente y están listas
para su uso inmediato. En estas baterías, los materiales activos no pueden
volver a su forma original. Los tipos comunes de baterías primarias incluyen
zinc de carbono, mercurio-óxido, de litio y pilas alcalinas. En general, estas
baterías tienen densidades de energía más altos que las baterías recargables.
Por el contrario, las baterías secundarias deben estar cargada antes de su uso
inicial; se montan con materiales
activos en estado descargado. La corriente de recarga invierte las
reacciones químicas que se producen durante su uso. Los tipos comunes de
baterías secundarias incluyen níquel-cadmio (NiCd), níquel y zinc (NiZn), de
níquel-hidruro metálico (NiMH) y baterías de iones de litio (Li +).
FISIOPATOLOGIA: El sitio más común que las BB se queden alojadas resultando en
secuela clínica es el esófago. El diámetro de la batería, el voltaje, la ubicación en el cuerpo, tiempo
de contacto con el tejido, y el entorno local del fluido pueden todos afectar
el grado de potencial así como la velocidad de la lesión. El mecanismo de
lesión debido a una batería de botón (BB) deglutida es multifactorial:
- necrosis por presión local prolongada sobre los tejidos, especialmente en las baterías de botón.
- corriente eléctrica que lleva a quemaduras electroquímicas sobre las membranas mucosas húmedas, cuando la batería esta empapado en solución fisiológica.
- fuga del electrolito corrosivo, sea hidróxido de sodio (NaOH) o hidróxido de potasio (KOH), con necrosis por licuefacción subsecuente.
- envenenamiento por absorción de metales pesados.
Envenenamiento por absorción de
metales pesados: (principalmente mercurio, zinc, litio, cadmio y plomo) o
sustancias cáusticas (como hidróxido de sodio, hidróxido de potasio o cloruro
de amonio): como en las baterías de óxido de mercurio. Se ha considerado la posibilidad de intoxicación por metal pesado,
especialmente por mercurio. Una batería típica contiene de 15-50% de óxido de
mercurio, llevando a la posible ingestión de tanto como 5 g de mercurio, una
cantidad potencialmente letal. Este riesgo teórico de toxicidad no se ha
confirmado por la experiencia clínica. En una serie de 2382 degluciones de
baterías de mercurio, no se observó evidencia alguna clínica de toxicidad renal
o hepatotoxicidad por mercurio aun cuando el
metal pesado se absorbió sistémicamente.
 |
| Abdomen Simple muestra BB en Colon Ascendente a las 7h de la deglución, De: Pediatr Surg Int (1999) 15: 383-384 |
Se reporta un rango de síntomas asociados con la
toxicidad por litio en adultos, desde náusea y diarrea en bajos niveles a coma,
convulsión y arritmias cardiacas a altos niveles. Los síntomas de toxicidad se
pueden desarrollar hasta 24 horas luego de la absorción y síntomas severos pueden originarse a niveles séricos
relativamente bajos de litio. Los efectos tóxicos son más probable en la
presencia de diabetes, insuficiencia renal e hipertensión. El manejo de casos
de toxicidad leve consiste en reemplazo de líquidos intravenosos y observación
en busca de síntomas y signos de toxicidad hasta por lo menos 24 horas. En
casos más severos de envenenamiento, hemodiálisis es recomendado para pacientes
con signos neurológicos y para aquellos con niveles séricos de litio sobre 7.5
mml/L. No hay una guía específica sobre el manejo de la toxicidad por litio en
niños. Existe la posibilidad que la batería que contiene litio que permanece en
el estómago luego de un periodo inicial de observación lleve a una absorción
sistémica de litio, pero sin evidencia clínica de toxicidad por litio.
La mayoría de las baterías de óxido de mercurio ingeridas no causan elevación
de los niveles de mercurio o signos de toxicidad por mercurio. Esto puede ser
debido a que oxido de mercurio es reducido a mercurio metálico insoluble en una
batería descargada. El litio está presente en las baterías de botón en la forma
de hidróxido de litio. No existen datos sobre la cantidad y biodisponibilidad
de esta forma de litio. El cadmio ejerce su toxicidad principalmente por
inhalación y probablemente no es una causa de preocupación en las degluciones
de batería de botón.
Fuga
del electrolito corrosivo: El mecanismo más importante es la generación de iones hidróxido
en el polo negativo de la batería causada por la corriente creado a través del
tejido adyacente y los líquidos tisulares. El tejido humano básicamente actúa
para conectar el circuito "en torno a los dos polos de la batería. La
resultante acumulación de hidróxido es comparable a una lesión cáustica
alcalina, penetra profundamente en los tejidos. Un pH tisular de> 10 puede
ocurrir rápidamente creado por el voltaje de la batería, esto es una quemadura
alcalina potente. Cuanto mayor sea el voltaje, más rápido se produce este
proceso. Mientras que un resultado clínicamente significativo es 3,2 veces más
probable con una pila nueva en comparación con una batería gastada, cabe
destacar que las baterías que están '' muertas '' o '' gastadas '' y ya no
satisfacen las especificaciones requeridas para alimentar un producto, aún
conservan suficiente voltaje residual para generar hidróxido y causar daño
grave, incluso fatal, en los tejidos y en el caso de baterías usadas de
mercurio, algo de sal de mercurio no reducida. Cualquier BB de 3V con un
voltaje residual de 1,2 V o mayor puede causar lesiones en el tejido
circundante. El estado
descargado de la batería, por lo tanto, no es un indicador confiable del riesgo
potencial de la batería de botón, o del resultado del caso dado.
 |
| Radiografía Abdomen Simple: Restos de Material Radiopaco en Estómago e Intestino de Niño que deglutió un BB. Indicación controversial de cirugía. |
En el caso de las BB de litio de 20mm y 3V, el envenenamiento sistémico
por litio a partir de fuga del contenido de la
batería de botón no suele ser un problema, y la presión de la batería
en sí tampoco es una fuente importante de lesión; siendo solo trascendente la
corriente producida por el voltaje. Las baterías de litio más populares parecen
ser más tóxicos debido a su mayor tamaño y mayor probabilidad de impactación
así como su capacidad de generar más corriente eléctrica.
Las consecuencias clínicamente significativos (moderado, grave o
fatal) ocurrieron en solo 1.3% de casos desde 1985-2009. La probabilidad que la BB
se aloje en el esófago es una función de la edad del paciente (muy joven o muy
viejo), del diámetro en mm y el tipo (contenido químico) de la batería. Cuando el diámetro de la batería es mayor de 15 mm, la probabilidad de
impactación esofágica aumenta. El
mayor tamaño (baterías de 20-25 mm) es el indicador más importante de resultado
clínicamente significativo. Cuando es conocido el diámetro de la batería, 94% de
los casos fatales o aquellos con resultados serios implicaron a las baterías de
20 mm o más de diámetro. Los niños mayores no tienen problemas con baterías más
pequeñas que las de 20 mm. Las BB pequeñas son menos
propensos a atascarse en el esófago y causar lesiones. Las baterías de litio de
mayor diámetro, particularmente 20 mm o mayores, aumenta el riesgo de
alojamiento esófago, especialmente en niños pequeños. De
las baterías ingeridas que son de 20-25 mm de diámetro, 99% son baterías de litio.
Las baterías de zinc-aire en el
esófago pueden ser más benignas. Las baterías de zinc-aire son
fácilmente identificadas dado que tienen una lengüeta que se debe retirar antes
de usar la batería y también un pequeño agujero en la cubierta para permitir
entrar al aire.
El daño esofágico puede ocurrir en un tiempo
relativamente corto (2-2.5h) cuando la BB está alojada en el esófago. Las
observaciones clínicas y experimentales muestran úlceras en la mucosa desde la
3ª a 4ª hora y el riesgo de perforación desde la sexta hora luego de la
deglución. La impactación en el esófago se ha observado que con más frecuencia
ocurre en pacientes menores de 5 años de edad, con diámetros esofágicos menores,
y a menudo ocurre con diámetros de batería mayores de 20 mm. Sin embargo, aún
baterías más pequeñas pueden
recuperarse, como se informa en bebés de 4 meses de edad y 11-meses de edad que
se tragaron baterías de 11,6 mm y 15,6
mm respectivamente, y causar fístula traqueo-esofágica que requiere una
reparación quirúrgica. El daño será más severo en el tejido adyacente al polo
negativo.
Fisiopatología del daño electroquímico: Las medidas
calorimétricas, electroquímicos y en el pH durante experimentos de electrólisis
in vitro con baterías comerciales mostraron una producción de calor constante,
la temperatura se elevó hasta los 44,3 °C, un fuerte incremento del pH hasta
12,3 en menos de 2 horas después del comienzo de la reacción. La incubación de
batería de litio comercial (CR2025) en un medio que se asemeja a las condiciones
fisiológica en el esófago (medio de Eagle modificado de Dulbecco, DMEM) resultó
en un aumento de temperatura de 2,22 K en 100 min. La misma batería vacía
produjo fluctuaciones de medición de pH 7,6 a 9,1 en la parte inferior de la
solución y 7,6 a 12,3 en la parte superior, por lo tanto indica una generación
global y la liberación de aniones hidróxido en el medio.
Las lesiones
siguen una formula simple. El riesgo de
lesión es el resultado del peligro
del producto multiplicado por la exposición al producto. El riesgo en el
niño debe tomar en cuenta el uso probable del objeto por el niño y cualquier
defecto del producto, ya sea defecto de fabricación o de diseño. La reducción
de la exposición implica cambios en el comportamiento y la reducción del riesgo
a través de educación continua, mejor empaque, mejores etiquetas de
advertencia, y diseño más seguro del compartimiento que contiene a la batería.
La reducción del peligro idealmente también implica el rediseño de la batería
de botón (BB) para reducir el riesgo de lesiones; la última solución es la
eliminación del peligro mismo. La exposición del niño esta modificado por la
accesibilidad y vigilancia de los padres o quienes lo tienen a cargo y reciben
guía y consejería de pediatras en programas de educación. La exposición también
es afectada por la cantidad en el ambiente del niño y la densidad del objeto en
un área de población.
RUTA DE EXPOSICION: La deglución de la batería es la ruta más común de
exposición. Las baterías pasan a través de todo el tracto gastrointestinal en
un periodo relativamente corto de tiempo: 23% de los casos dentro de las 24
horas, 61% hasta las 48 horas, 78% hasta las 72 horas, y 86% hasta las 96
horas. Sólo 1% de las baterías toman más de dos semanas. El rango de tiempo de tránsito es desde 12 horas a 14 días. En la gran mayoría
de casos, las baterías deglutidas atraviesan el tubo gastrointestinal sin
novedades. Es importante monitorizar la condición y pasaje de la BB a través
del intestino, con respecto a la condición clínica del paciente.
EPIDEMIOLOGÍA: La
literatura reporta sólo 6 casos de ingesta de BB antes de 1983 (el primer
reporte en 1977). Es de notar, la incidencia de estos tipos de lesiones se ha
incrementado rápidamente en la última década, con 66,000 casos estimados debido
a lesiones de BB (en niños menores de 18 años de edad) en los servicios de
emergencia de EUA desde 1990 a 2009.
FRECUENCIA EN ESTADOS UNIDOS: Desde 1985-2009, 56,535 degluciones
de BB fueron reportadas al Sistema Nacional de Datos de Tóxicos con una
incidencia anual reportadas a los centro de envenenamiento de Estados Unidos de
entre 6.3 a 15.1 casos por millón de población. No hay una tendencia clara de
aumento de incidencia pero si se observó un aumento de 6.7 veces en el
porcentaje de degluciones con resultados fatales o serios durante este periodo.
El incremento en severidad se atribuye a la aparición de las BB de litio de
20mm de diámetro.
PRONOSTICO: El resultado usual de
una deglución de una batería de disco es un pasaje sin novedad. Más del 97% de
las degluciones de BB tiene solo efectos leves o ninguno. Los efectos clínicos solo ocurren en 8-10% de
los niños quienes ingieren las BB; de estos casos, la mayoría están limitados a
síntomas gastrointestinales leves. En los relativamente pocos casos donde las
complicaciones se han originado, es debido a que la batería se ha quedado alojada,
más comúnmente en el esófago, dando las complicaciones más serias. La
incidencia del alojamiento de las BB en el esófago es menos del 1% pero la
morbilidad en estos casos es alta. La impactación de la batería se ha reportado
en otros sitios como árbol traqueobronquial, nariz, oído y vagina.
De una investigación realizada por Litovitz y Schmitz, con 2,382 casos
de ingestión de BB (97 % de BB ingeridos fueron más pequeñas a 15 mm) sólo en 2
pacientes (0,08 % del total) se produjeron lesiones esofágicas graves, en 75
casos (3.1 %;) eran síntomas moderados y en 125 casos (5.2 %) eran quejas
menores. Más del 90% de las BB tragado
pasaron de forma espontánea y sin causar síntomas en el tracto digestivo. La mayoría de baterías que se alojan en el
esófago y causan lesión fueron de mayor diámetro (20 a 23 mm), con solo algunas
excepciones en niños. La
necesidad de extracción endoscópica es una función del tamaño de la batería. De
las baterías más grandes de 15 mm de diámetro, 25% requieren extracción
endoscópica, mientras que solo el 2.8% de las baterías más pequeñas lo requieren.
Morbilidad/Mortalidad:
Las muertes debido a deglución por BB son raras. De 1985-2009, solo 13 de los
56,535 degluciones reportadas fueron casos fatales (0.02%) relacionadas a daño de tejido en el esófago o
en la vía aérea y 73 resultados serios (con compromiso debilitante y prolongado
de la alimentación y/o respiración que requirió múltiples procedimientos
quirúrgicos, sondas de alimentación y/o traqueostomias). Estos casos
devastadores ocurrieron predominantemente en
niños menores de 4 años. En 2015
hubo 9104 casos reportados, de los cuales 5 casos resultaron en muertes, 20
casos en lesiones mayores y 241 casos en lesiones moderadas.
Sexo: Predominancia masculina (59%) se observa en las degluciones de baterías
de botón.
Edad: Los niños menores de 6 años explican el 61% de las degluciones, con una
incidencia pico en aquellos de 1 y 3 años. Todas las muertes desde 1985-2009 y
85% de los casos con resultados severos ocurrieron en niños menores de 4 años y
que aún no hablaban.
Localización esofágica: Esta ubicación es rara (16 casos en una serie de 2382
casos de degluciones), es una urgencia terapéutica debido la gravedad de sus
consecuencias
Uso: Las
baterías para audífonos (de 7.9 o 5.8 mm de diámetro e incluyen implantes
cocleares) encabezan la lista cuando todos los tamaños de la batería ingeridas
se consideran (44.6%). Por el contrario, durante este mismo período, el uso más
común previsto de las baterías de litio 20 mm
ingeridas era dispositivos de
control remoto, implicados en 36.2% de los casos. Otras baterías de litio de 20
mm ingeridas estaban destinados a juegos y juguetes (13,1%), relojes y
cronómetros (8,5%), velas sin llama (7,7%), (4.8%) para computadoras o
asistentes personales digitales, balanzas de cuarto de baño y de cocina (3,8%),
y mandos de coche (3,1%). Sus usos menos comunes nos recuerda que estas
baterías peligrosas están en todas partes, como se evidencia por la ingestión
de BB de litio de 20 mm destinado a luces de libro, calculadoras, abridores de
puertas de garaje, glucómetros, libros parlantes, temporizadores, joyería
musical o iluminado, termómetros digitales, reproductores de música, cámaras
digitales, linterna eléctrica y otras luces indicadoras, sistemas de entrada
sin llave, llaveros personalizados, cepillos dentales, monitores de enuresis y
otros equipos médicos, zapatos con luces, libros y marcadores de páginas, atuendos
de vestidos, equipos de ejercicios, y teléfonos.
Mientras que los niños pequeños tragan baterías y otros cuerpos extraños cuando
se los deja desatendido, los niños mayores a veces usan la boca mientras se
cambia la BB en dispositivos electrónicos, y tragan la batería inadvertidamente
o cuando se asustan.
HISTORIA CLINICA: Ocasionalmente, es observada la deglución de una
batería de botón (BB) siendo inicialmente pasada por alto en el 54% de los
casos debido a ninguna historial inicial de deglución y síntomas de
presentación no específicos. Más de la mitad (53-60%) de las degluciones de BB
ocurren inmediatamente luego de que el niño retiró la batería desde el producto
de uso final. Otro 30-41% implica baterías que están sueltas, ya sea
descargadas o descuidadas; obtenidas directamente desde el envase de la batería
en 8.2% y tragada dentro de un aparato de audición en 0.2%. Más de una batería
es ingerida en 8.5% de los episodios.
La ingestión de una BB no es mayormente vista en los desenlaces fatales, menos
aún en menores de 4 años de edad, por lo que 46% de éstos casos tienen otro
diagnóstico de ingreso (incluyendo ser equivocado como una moneda). Cuando los
que están a cargo del cuidado del niño no son testigos del evento, la ingesta
de la BB puede ser un diagnóstico difícil de hacer para los médicos, ya que los síntomas de deglución
de una BB son inespecíficos y similares a otras enfermedades virales comunes
que se observan en los niños. Los síntomas de tos, fiebre, disminución de la
ingesta oral, dificultad para comer, dolor de garganta, vómitos, letargia,
irritabilidad y/o deshidratación puede ser vistas en ambas situaciones. A no
todos los niños con cualquiera de estos síntomas se les realizarán una
radiografía en busca de un cuerpo extraño.
La falta completa de signos clínicos sigue siendo la forma de presentación más
frecuente, la deglución de una BB incluso puede pasar desapercibido y será el
descubrimiento incidental con su aparición en las heces.
Síntomas digestivos: Que dependen de la localización y el tipo de
batería e incluyen en el siguiente orden de menor frecuencia: Náuseas,
vómitos y trastornos de tránsito están presentes en la mitad de los casos sintomáticos; dolor
abdominal o torácico en alrededor de un tercio de los casos sintomáticos; Heces
descoloradas (Verdes o negras y están presentes por un par de días); fiebre;
tos; diarrea y disfagia. Las lesiones erosivas puede conducir a daños más
específicos: dependiendo de la ubicación
de la pila, ulceración de la mucosa gastrointestinal puede causar hematemesis
y/o melena (hemorragia digestiva presente en mitad de los casos sintomáticos)
y, en caso extremo, provocar una perforación gastrointestinal por, en caso del
esófago, un atascamiento de la pila en
los estrechamientos fisiológicas (cricofaríngeo y aórtica) y más tardíamente
hemorragia digestiva masiva y mortal con la fístula esofagoaórtica.
Anecdóticamente se han reportado casos de peritonitis por perforación del divertículo de Meckel por una BB.
 |
| Batería de botón dentro de diverticulo de Meckel mostrando necrosis y corrosión de la mucosa con perforación del diverticulo. |
Signos
sistémicos: Los síntomas sistémicos se pueden originar por la fuga del álcali
o del metal pesado o por la degradación
de la batería en el tracto gastrointestinal. También estos signos y síntomas
están relacionados con la duración de la impactación en el esófago (el factor
más importante que conduce a complicaciones), tamaño de la batería, el
contenido de la batería y las ondas peristálticas del esófago. La peristalsis
pasiva débil junto con varias áreas de estrechamiento es responsable de
susceptibilidad a la retención de cuerpos extraños.
Los síntomas sistémicos inconstantes son: irritabilidad, rechazo a la
comida, atragantamiento, voz anormal o disfonía, anorexia, aumento de
salivación (a menudo con manchas negras), incomodidad retroesternal, posición
anormal del cuello y cabeza. El dolor cervical puede ser hablado o señalado en
niños mayores, más maduros y cooperadores. Se ha reportado infrecuentemente erupciones
cutáneas luego de la ingesta de baterías y puede ser una manifestación de
hipersensibilidad al níquel, que cubre a algunas BB.
Al evaluar la edad de estos niños de
acuerdo a los síntomas, se observó que irritabilidad, anorexia, melena y
disfonía ocurren más frecuentemente en niños menores de un año de edad; fiebre,
disnea, tos, babeo y vómitos ocurren son más comunes en lactante mayores,
mientras que dolor abdominal y torácico ocurre en niños mayores de 5 años de
edad. Aunque fiebre no es un síntoma
especifico, su combinación con otro síntoma más específico (ej. disfagia o
babeo) podría llevar a sospechar una lesión gastrointestinal por BB y disfagia
ha mostrado ser un marcado clínico específico de BB cuando ésta está localizada
en la boca/esófago/estómago. Dado que la mayoría de las
ingestas de baterías graves son sin testigos; el pediatra que examina debe
preguntar explorando, preguntas dirigidas acerca de posible exposición o
atragantamiento para todos los niños con obstrucción de las vías respiratorias
con las quejas siguientes: neumonía, tos persistente, presentación repentina de
sibilancias en un niño sin historia de asma, dificultad para deglutir, babeo, vómitos;
dolor en el pecho o malestar; dolor abdominal; dificultad para tragar y un
cambio en la dieta con disminución del apetito o negativa a comer o tomar
preferencial de líquidos cuando la comida semisólida o solida ha sido parte
regular de la dieta; tos, náuseas o ahogamiento al comer o beber. Estos son
todos los síntomas comunes que están relacionados a lesión por cuerpo extraño
en el tubo digestivo.
La negación, de los padres o los que estaban a cargo, de la deglución o del
atragantamiento del niño debe estar documentada en la historia clínica. A pesar
de la tranquilidad de los padres de que las BB no estaban al alcance y la falta
de síntomas, es esencial excluir la posibilidad de que cualquier cuerpo extraño
sea una BB.
Se debe
obtener del niño una historia completa de los padres para establecer el momento
de la deglución y los detalles de la batería implicada. Se debe
anotar cuando se ha producido la ingestión con el tamaño, tipo de batería,
fuente de la batería, y cualquier dato clínico disponible.
En un estudio, 9 de 25 pacientes (36%) con baterías en el esófago estuvieron
asintomáticos; por lo tanto, no confiar en la falta de síntomas como un
indicador para excluir alojamiento esofágico. En muchos casos, las lesiones
graves pueden ocurrir antes de que la batería sea removida o desarrollar de una
manera retardada después que la batería es retirada.
EXAMEN FISICO: La gran mayoría de niños que ingirieron una batería
de botón no muestran ningún hallazgo al examen físico. Los niños con una
batería alojada en el esófago pueden presentar los siguientes molestias:
 |
| Radiografía Tórax Lateral Dos Monedas adheridas entre ellas en el Esófago Superior Inicialmente diagnosticado como una BB De: Medscape.com |
. Aumento de salivación (a menudo con
manchas negras en la saliva)
. Disfagia
. Vómitos
. Ocasionalmente, hematemesis
Algunos pacientes pueden tener
compromiso de la vía aérea luego de deglución de una batería de botón.
El examen físico puede mostrar signos
de intoxicación o deshidratación. Se debe registrar los signos vitales y la
presencia de babeo, manchas negras en la saliva, sensibilidad y/o defensa
abdominal. Hematoquecia o sensibilidad abdominal sugiere lesión
gastrointestinal, posiblemente por ruptura de la batería.
DIAGNOSTICO: El diagnóstico de la deglución de una BB se hace sobre la base de la
historia clínica, sospecha clínica y se confirma por radiología. Aún es difícil
elaborar una estrategia para evitar el error diagnóstico debido a que la
presentación inicial del paciente con síntomas heterogéneos, cuando la deglución no
es presenciada, generalmente sugiere otros diagnósticos más comunes,
como infección respiratoria/gastrointestinal,
para lo cual la radiografía no está indicada.
Las demoras en el diagnóstico son un producto de múltiples fallas dentro de la
vía del diagnóstico, empezando con una pobre comunicación hacia los médicos de
parte de la familia u otro que estaba a
cargo del niño considerando la molestia principal y los hechos sucedidos. Las
dificultades de los médicos están
compuestas por la presencia de un examen físico normal y la ausencia de
hallazgos patológicos, en especial inmediatamente después del episodio de
deglución de la batería.
La no insistencia de las familias
en continuar y visitar al mismo médico o expresarle la persistencia o la aparición
de nuevos y cambiantes síntomas
claramente agrega más peligros a la salud del
niño. Los padres, doctores y abogados pueden crear una escalada de
tensión con acusaciones falsas o desorientadoras de que el diagnóstico correcto
fue “pasado por alto” en ese momento cuando el diagnóstico fue imposible debido
a que lo signos y síntomas aún no estaban presentes.
DIAGNOSTICO
DIFERENCIAL CLINICO:
.
Ingesta de cáusticos
. Ruptura y Desgarro esofágicos
. Esofagitis
. Toxicidad por Metal pesado
. Ruptura y Desgarro esofágicos
. Esofagitis
. Toxicidad por Metal pesado
.
Infección Intestinal o Respiratoria
 |
| Tableta de Subsalicilato de bismutol en estómago, como diferencial de batería de botón. De: Gastrointest Endosc. 2014 Mar;79(3):539-40 |
. Batería de botón
. Monedas
. Electrodos de monitoreo cardiaco
. Amalgamas dentales
. Empaques de algunos medicamentos y productos.
. Pastillas Radiopacas: Las pastillas con densidad (al medirla con TAC) de más de 1,300 unidades Hounsfield son vistas consistentemente en la radiografía simple de abdomen. Aquellas con densidad de más de 2,300 unidades Hounsfield son visibles nítidamente.
En general, se acepta que pueden ser radiopacos el cloruro de potasio, hidrato Cloral, metales pesados (plomo, zinc,
bario, arsénico, litio y bismuto), los preparados de hierro (los preparados de
sulfato son más radiodensos que la
formulación de gluconato); el carbonato
de calcio; compuestos yodados, tales como el liotironina; medicamentos con cubierta entérica de
liberación prolongada, especialmente los salicilatos; fenotiazinas, antihistamínicos con o sin
cubierta entérica como la meclizina ; el busulfan; la acetazolamida y en menor
grado de radiopacidad, una variedad
de medicamentos tales como capsulas de
lecitina, nifedipino de liberación prolongada, procainamida, oxido de
magnesio, sucralfato, subsalicilato de bismuto y cefadroxil.
ESTUDIOS
DE LABORATORIO: Hay reportes publicados en los que se incrementaron los niveles
séricos de mercurio (Hg) y de litio, sin embargo, en ninguno de los pacientes
se describieron síntomas de intoxicación. En estos casos, se determinaron los
niveles séricos de metales pesados porque la batería se rompió. Los estudios in
vitro muestran que las baterías intactas dentro de 2 h liberan cantidades
significativas de sustancias tóxicas cuando entran en contacto con el jugo
gástrico. Sin embargo, de los casos
revisados, las elevaciones transitorios de los niveles en sangre y orina de
mercurio, cadmio, litio o zinc no han mostrado repercusión clínica. Aun así,
algunos protocolos recomiendan obtener niveles en sangre y orina de mercurio (Hg)
solo si la batería contiene mercurio y se ha fragmentado en el tubo digestivo o
se observan gotitas radiopacas en el intestino en las radiografías.
 |
| Estrecheces Fisiológicas Esofágicas |
Los organismos de EE.UU. recomiendan mantener los niveles en sangre de
mercurio por debajo de 5,8 μg/L, menor a 20 ug/L en
orina y de 1 μg/g en
pelo. De una encuesta en niños americanos, los niveles de mercurio en
orina en los niños de seis a 11 años de edad es de 0.254 µg/L (95% de intervalo
de confianza CI: 0.213–0.304) y 0.358 µg/L (95% CI: 0.313–0.408) en los niños
de 12 a 19 años de edad. Los niveles de mercurio en la sangre de niños de uno a
cinco años de edad, es 0.32 ug/L (95% IC: 0.27-0.38); de: stacks.cdc.gov/view/cdc/21808/cdc_21808_DS1.pdf
Los síntomas clínicos usualmente no son evidentes con niveles
de mercurio en orina menores de 300 mg/L.
Los
niveles plasmáticos terapéuticos de litio fluctúan desde 0.6 a 1.2 meq/L, y se
considera concentración tóxica si es mayor de 1.5 meq/L. Se recomienda el Monitoreo periódico de los
niveles de litio junto con la función renal y tiroidea.
Sitios Potenciales de Impacto: Se
pueden dividir en estrechamientos fisiológicos de tracto gastrointestinal y los
producidos por una patología preexistente. Dado que la patología intestinal
puede no estar diagnosticada al momento de la deglución de la BB, se debe
realizar verificación radiológica hasta que la BB haya sido eliminada del
cuerpo.
FISIOLOGICOS
|
PATOLOGICOS
|
Región del
músculo crico-faríngeo
|
Estenosis
esofágica congénita
|
Indentación
del arco aórtico
|
Divertículo
Gastrointestinal: Zenker, Duodenal, Meckel
|
Angulo de
His
|
Estenosis
pilórica
|
Angulo de
Treitz
|
Páncreas
Anular
|
Compresión
por estructuras vasculares: ej. síndrome de arteria mesentérica
|
|
Tumores que
compriman al tubo digestivo
|
|
Enfermedad
de Hirschsprungs
|
|
Enfermedad
inflamatoria intestinal
|
|
Sitios
previos de cirugías como anastomosis intestinales, adherencias sitios
cirugías.
|
|
Estenosis
intestinal por radioterapia
|
 |
| Derecha: Imágen de BB con signo del doble halo, Izquierda: Imágen de moneda |
La radiografía está indicada para confirmar la deglución y establecer la localización de la batería de botón (BB) ingerida y debe incluir el área desde la nasofaringe hasta el ano (cuello y toracoabdominal). Las BB pueden ser distinguidas de las monedas en las vistas anteroposterior y lateral de Rayos x y se puede determinar la orientación de los polos positivo y negativo. Las BB cuando se ven en vista anteroposterior como una moneda, a menudo está presente una doble densidad debida a su estructura bilaminar.
Es útil amplificar la radiografía buscando la apariencia en “doble anillo” o de un halo. Desde la vista lateral, se evidencia un borde mucho más redondeado o “escalonado” como una grada en la unión del cátodo y el ánodo. Así, se debería conseguir una vista lateral de una opacidad redonda antes de descartarlo por ser una moneda. Algunas baterías de litio más delgadas podrían no mostrar dicha muesca. La naturaleza de la opacidad en la radiografía solo puede ser confirmada por la extracción endoscópica. Si la batería se diagnostica como una moneda en la radiografía simple, puede retrasar su extracción innecesariamente. En caso de duda, se repiten las placas de rayos X en diferentes ángulos para lograr un diagnóstico correcto.
De las baterías localizadas en el esófago en la radiografía inicial, en el 28% de los casos pasan de forma espontánea al estómago, no hallándolas en la endoscopía de emergencia. Cuando el diagnóstico de deglución de una BB es incierto, o cuando los síntomas son inexplicables, entonces es necesario el examen directo por broncoscopía, esofagoscopia o ambos. En este punto, el examen radiográfico puede necesitarse repetir o revisar las placas previas por hallazgos sutiles.
La deglución de 2 monedas puede ser diagnosticada erróneamente como una batería de disco. Si la BB no es visible en la radiografía de abdomen y/o tórax, entonces considere tomar rayos X de la cabeza para eliminar la posibilidad de inserción dentro de la nariz u oreja.
 |
| Apariencia Radiográfica Lateral de una batería de botón De: Medscape.com |
Después de la extracción de una batería a
través de esofagoscopia, se sugiere realizar una radiografía simple en posición
de pie AP en espiración para excluir
neumotórax y neumomediastino.
En el caso de una BB impactada en el esófago y extraída luego de varias horas, es recomendado realizar un esofagograma con contraste con bario diluido como el gastrografín, para descartar perforación esofágica en la fase aguda antes de iniciar la alimentación. Los estudios de deglución de bario son importantes para evaluar el material residual no radiopaco que puede haber quedado alojado dentro del esófago, la presencia de estrecheces, divertículos o malformaciones congénitas del esófago; aunque dichos estudios de contraste en los niños pueden no ser factibles debido a dificultades técnicas y el riesgo de aspiración pulmonar. En estos casos, la tomografía permite la exploración de un gran volumen torácico en varios cortes finos en una sola apnea, sin medios de contraste, y por lo tanto es la modalidad preferida en estos escenarios. En el caso de un retraso en el diagnóstico, se debe excluir a la fístula traqueoesofágica.
En el caso de una BB impactada en el esófago y extraída luego de varias horas, es recomendado realizar un esofagograma con contraste con bario diluido como el gastrografín, para descartar perforación esofágica en la fase aguda antes de iniciar la alimentación. Los estudios de deglución de bario son importantes para evaluar el material residual no radiopaco que puede haber quedado alojado dentro del esófago, la presencia de estrecheces, divertículos o malformaciones congénitas del esófago; aunque dichos estudios de contraste en los niños pueden no ser factibles debido a dificultades técnicas y el riesgo de aspiración pulmonar. En estos casos, la tomografía permite la exploración de un gran volumen torácico en varios cortes finos en una sola apnea, sin medios de contraste, y por lo tanto es la modalidad preferida en estos escenarios. En el caso de un retraso en el diagnóstico, se debe excluir a la fístula traqueoesofágica.
La ecografía se puede realizar en forma rápida, es barata, con menos
incomodidad al niño y ha probado ser una técnica apropiada para identificar a
la batería de botón y su localización más allá del esófago. La ecografía puede
ser un método efectivo en el seguimiento de las BB en el estómago, eliminando
la necesidad de radiografías seriadas y reduciendo la exposición a radiación
en niños. Con la radiografía inicial
confirmando su ubicación gástrica, se pueden explorar con un transductor lineal
de 5-10 Mhz y un transductor convexo de 2.5-6MHz. Se recomienda ingerir agua
antes o durante el examen ecográfico para conseguir una ventana acústica
apropiada de visualización. El niño debe estar en posición decúbito derecho
incompleto. De esta forma, el agua junto con la BB se mueve distalmente dentro
del cuerpo del estómago y antro, así se visualiza directamente la batería. Se
visualiza la localización, número,
tamaño, ecogenicidad y configuración de las baterías; integridad de la pared
gástrica por signos de perforación como líquido libre o aire libre. El Color
Doppler se usa si se observa una anormalidad
mural. Los exámenes ecográficos se pueden repetir cada 2 días para
evidenciar si la batería deja el estómago. La apariencia de las BB y monedas es
similar en las imágenes ecográficas con pocas características diferenciables.
El artefacto en cola de cometa es característico de objetos metálicos. Si se
consigue un ángulo perpendicular de enfoque del rayo de ecografía al plano de
la superficie de la moneda o BB, cada una aparece como líneas rectas
hiperecoicas con sombra acústica posterior. Si la moneda o batería se voltea en
un ángulo al rayo de ecografía, se ven como líneas curvas, paralelas,
hiperecoicas que representan el contorno de la moneda o de la batería de botón.
 |
| Ecografía: la batería de botón aparece como lineas rectas hiperecoicas con sombra posterior en cavidad gástrica. De: Clin Imaging. 2013 Nov-Dec;37(6):1043-7 |
Una Tomografía computarizada mejorada con contraste o una
Resonancia Magnética (RM) puede ayudar a evaluar mediastinitis y / o proximidad
de inflamación de los vasos sanguíneos principales. Espondilodiscitis se puede
valorar con más detenimiento con la RM. La necesidad de anestesia general o sedación,
más la posibilidad que el objeto ferromagnético sea desalojado, ha resultado en
uso limitado de las imágenes de RM en la población pediátrica.
CUIDADO EN DEPARTAMENTO DE EMERGENCIA:
En
menos de 2 horas pueden producirse lesiones graves. Incluso cuando se produce
una deglución presenciada de BB, puede ser muy difícil llevar al niño a una
sala de emergencia y conducirlo a Sala de endoscopía para la extracción en
menos de 2 horas. Cuando se diagnostica en
instalaciones no pediátrica, es imperativo una rápida comunicación y
transferencia a una instalación capaz; una alerta para el equipo quirúrgico
receptor puede ayudar a evitar más demora. El triaje NBIH y guía de tratamiento
actual se centra en la ventana de 2
horas durante el cual las baterías en esófago deben ser removidos para evitar
serio daño esofágico. Dado que el porcentaje de baterías de litio de 3V deglutidas
ha incrementado, se sugiere que los tipos de batería y voltajes deberían ser
considerados cuando se tome la decisión de proceder con la endoscopía. El algoritmo de manejo recomendado para tratar
con la deglución de las baterías de disco se muestra abajo:
Algoritmo de
manejo recomendado para pacientes con deglución de BB. Notas: (1) Los niveles
séricos de mercurio y terapia de
quelación deberían ser reservados para pacientes quienes desarrollan signos de
toxicidad por mercurio, no simplemente debido a que se observa gotas de
mercurio en la radiografía. (2) El abdomen agudo, las heces alquitranadas o
sanguinolentas, fiebre y vómitos persistentes. (3) Las BB deben ser removidas
inmediatamente. Se debe usar endoscopia si está disponible. La técnica del
catéter de Foley se puede usar si la deglución es menor de 2 horas debido a que
puede incrementar el daño en el esófago debilitado. (4) Cuando la técnica del
catéter de Foley falla o está contraindicada, la batería de disco debería ser
retirada endoscópicamente. Esto puede requerir transferir a un establecimiento
de tratamiento médico más completa.
La guía del National Battery Ingestion Hotline (NBIH) americano recomienda:
1) Asegurar el
ABC y resucitar al paciente si se requiere.
2) Mantener al paciente Nada Por Vía Oral hasta que se descarte la
ubicación de la batería en el esófago mediante rayos x dado que se podría
requerir anestesia general para la extracción. No inducir el vómito.
3) Si el paciente está asintomático, dedicar hasta cinco minutos para
determinar el diámetro, voltaje o código
impreso de la batería de botón. El
diámetro de las baterías y su composición puede ser establecido mirando en el
código impreso de una batería de repuesto duplicada, al medir el compartimiento
de la batería dentro del producto o de las instrucciones de la batería o del
empaque vacío de la batería.
4) Llame a la línea directa nacional de Ingestión de Baterías 202-625-3333 para recibir asistencia en la
identificación de la batería y manejo
del paciente (en inglés). Un directorio mundial de Centros de Toxicología se
puede ver en http://apps.who.int/poisoncentres/
5) Si el paciente es ≤ 12 años, de forma inmediata solicitar una radiografía
del tórax y/o abdomen para localizar la batería; tenga síntomas o no.
6) Si el paciente es> 12 años y el diámetro de la batería es > 12 mm o desconocido,
obtener de forma inmediata una radiografía para localizar la batería.
7) Si el paciente es> 12 años y la batería única tragada es ≤ 12 mm, no se
requiere rayos X para localizar la batería si se cumplen todas las condiciones
siguientes:
a. El paciente está totalmente
asintomáticos y ha estado asintomática desde que fue ingerida la batería.
b. Sólo una batería fue ingerido
c. Un imán no fue conjuntamente
ingerido.
d. La batería ha sido identificado
de forma fiable basado en el código grabado o por medición de una celda
idéntica, y el diámetro es de <12 mm. La determinación definitiva del
diámetro de la batería antes del paso 2
es poco probable en al menos 40% de la ingestión. Suponer que baterías de aparatos
para sordos son menores de 12 mm.
e. No hay antecedentes de
enfermedad esofágica preexistente.
F. El paciente (o el que cuida al
niño) es confiable, mentalmente competente, y se compromete a informar de
síntomas que se desarrollen después de la ingesta de la batería, o en los meses
posteriores en caso de eliminación no esté documentada, y entienda la
importancia de buscar rápidamente evaluación de síntomas posiblemente
relacionados con la batería ingerida.
Cuando se desconoce o es incierto el diámetro de la batería ingerida, siempre
está indicado una placa de rayos X.
8) Los rayos X obtenidos para localizar la batería debe incluir la totalidad
del esófago, cuello y abdomen.
9) Retirar inmediatamente las baterías alojadas en el esófago. No retrasar el
retiro debido a que un paciente la tragó recientemente. Se prefiere la
extracción endoscópica, ya que permite la visualización directa de la lesión
del tejido. Inspeccionar la mucosa que rodea la batería para determinar la extensión,
la profundidad, y la ubicación del daño tisular. Si es posible, evitar empujar
una batería de esófago hacia el estómago pues el riesgo de perforación
esofágica puede aumentar.
10) Después de retirar la batería
desde el esófago, si la lesión de la mucosa estaba presente, observar por complicaciones tardías.
11) Recuperar las baterías desde
el estómago o más allá, si fuese posible, por vía endoscópica, si:
a. Un imán también se ingirió,
b. El paciente desarrolla signos o
síntomas que probablemente están relacionadas con la ingestión de la batería (presencia de vómitos persistentes, heces
alquitranadas o sanguinolentas, defensa o sensibilidad abdominal, apetito
disminuido, fiebre, disnea o cualquier signo de toxicidad), o
c. Una batería de gran tamaño (≥15
mm de diámetro), ingerida por un niño menor de 6 años, permanece en el estómago
durante 4 días o más. Si el diámetro de la batería es desconocido, estimarlo a
partir de los rayos x, excluyendo la ampliación (que tiende a sobreestimar el
diámetro de la batería).
12) Permitir que la batería
continúe su avance espontáneamente si ha pasado más allá del esófago y no hay
indicación clínica de lesión gastrointestinal significativa y no se cumplen las
condiciones del paso 11. Considere la
posibilidad de repetir las radiografías para confirmar el paso si no se observa
su eliminación en 10-14 días. Confirmando el pasaje se pueden evitar
intervenciones diagnósticas urgentes de síntomas menores de otras etiologías
que se podrían desarrollar más tarde.
13) Evitar estas intervenciones
terapéuticas ineficaces, innecesarias o no comprobadas:
a. la administración de ipecacuana
(ineficaz y peligrosa).
b. Extracción de la batería a ciegas con un catéter con
balón o un imán colocada en un tubo nasogástrico
(No se puede determinar la
extensión de la lesión).
c. Medir concentraciones en sangre
u orina de mercurio u otros ingredientes de la batería (innecesarios).
d. Quelación (innecesario).
e. Laxantes (ineficaz) o solución
de electrolitos a base de
polietilenglicol (eficacia no probada y se desconoce si mejora la
solución de electrólisis).
 |
| Presencia de dos BB en esófago de niño |
Cuando un cuerpo extraño está presente dentro del esófago, la extracción
requiere endoscopios grandes con fórceps de tamaño apropiado para agarrar y
extraer el objeto con seguridad. Los broncoscopios y esofagoscopios abiertos rígidos
proporcionan una canal seguro y grande para que el niño respire suficiente
oxígeno y permita extraer al cuerpo extraño y a cualquier tejido de granulación asociado,
sangre u otra secreción. Estos restos están presentes cuando los cuerpos
extraños se han alojado en el esófago o tráquea por varios días o semanas y
están asociados con infección y respuesta inflamatoria localizada.
Las quemaduras esofágicas más severas (con subsecuentes perforaciones) ocurren
adyacente al polo negativo de la batería (ánodo). La lesión puede continuar
luego del retiro endoscópico de la batería por días a semanas debido al álcali
residual o a los tejidos debilitados, por lo que el reporte de endoscopía debe
indicar hacia donde estaba mirando el ánodo de la batería. Esto puede guiar al
médico a donde podrían ocurrir lesiones graves en los tejidos y qué
complicaciones potenciales deben ser consideradas en el paciente y dónde
anticipar el daño más grave.
La extracción de una batería de botón en el esófago mediante endoscopia
digestiva, tiene una excelente tasa de éxito (90%); es menos peligroso que las
técnicas de extracción a ciegas (sonda de Foley o sensor magnético) y limita el
riesgo de perforación del esófago debilitado.
. Aunque drogas como glucagón, benzodiacepinas y nifedipino se
han usado exitosamente para relajar el esfínter esofágico inferior en pacientes
adultos con cuerpos extraños esofágicos, estas medidas son polémicas en los
niños.
El uso de la técnica del catéter balón de Foley es muy
controversial, pero en situaciones cuando no está disponible un endoscopista
dentro de las 2 horas, la batería está en el tercio superior del esófago y es
confiable el antecedente de deglución de menos de 2 horas, se puede intentar la
técnica de catéter balón de Foley para extracción (recomendación nivel IV),
como sigue:
. Un catéter de Foley se llena con bario para chequear que el balón se infla
simétricamente. Glucagón, a una dosis de 0.05 mg/kg se puede usar para producir
relajación esofágica. Un catéter Foley 10-16 Fr se pasa por la boca, conforme
el paciente está sentado vertical en la mesa de fluoroscopia.
. Luego que se ha insertado el catéter Foley, colocar al paciente en decúbito
lateral o posición de Trendelenburg con la cabeza hacia abajo, y confirmar por
fluoroscopia la posición de la punta distal del catéter introduciendo contraste
en el balón. Inflar el balón con 3-5 ml y retirar lentamente el catéter bajo
guía fluoroscópica.
. Con el dedo pulgar del operador en el émbolo de la jeringa, la jeringa
permanece en contacto con el balón. Ajustes de llenado se pueden hacer si el
operador siente cambios de presión sutiles en el balón conforme el catéter es retirado.
. Use tracción constante y moderada para retirar el balón, mientras evita la
duda en la hipofaringe; ahí el balón encuentra y empuja la batería dentro de la
faringe oral, donde se puede retirar con un fórceps McGill o es expulsado por
el paciente.
. Aun cuando la batería es retirada exitosamente con esta técnica, el paciente
debe someterse a endoscopía para descartar por visualización directa una lesión
esofágica.
 |
| Batería casi expuesta sobre serosa de Pared Anterior del Antro Gástrico, hallazgo de Laparotomía Exploratoria. De: J Pediatr Surg. 2010 Sep;45(9):e23-6 |
Factores tales como el tipo, voltaje y diámetro de la batería debería
ser considerado cuando se determine si una endoscopía urgente se requiere para
extraer una batería alojada en el
estómago. Ejemplo en casos de niños menores a 6 años con una batería de litio
de 3V en el estómago, la extracción urgente podría ser importante para prevenir
complicaciones aún si el niño esta asintomático, y dentro de las 24 horas.
Otros enérgicamente recomiendan remover la batería de botón si el tiempo de ayuno del
niño lo permite, especialmente si no está bien definido el tamaño y tipo de
batería de botón. Es poco probable que baterías mayores de 1.5 cm pasen
espontáneamente y deberían ser extraídas por endoscopía en niños menores de 6 años de edad.
La endoscopia es el método más utilizado, a pesar de una menor tasa de éxito de
recuperación de la batería para esta ubicación (46- 50% de éxito). Varias
técnicas endoscópicas han sido descritas usando pinza, fórceps dentados y canastillas
tipo lazo para conseguir retirar la batería. La Endoscopía precoz debería ser
la primera línea de terapia para extraer baterías en el estómago en bebés.
. Algunos autores indican que el lavado gástrico podría ser efectivo en empujar
la batería desde el estómago y también puede reducir el riesgo de ulceración
inducida por la batería (¿?)
. Si la batería está intacta y tiene menos de 15 mm de diámetro,
se puede dar antagonistas de receptores
H2 o inhibidores de la bomba de
protones para reducir la acidez gástrica (recomendación empírica). Se puede dar
antiácidos que contengan hidróxido de
aluminio o magnesio pues no ennegrecen las heces y reducen la disolución de la
batería.
. Metoclopramida puede ser considerada para acelerar el vaciamiento gástrico, y los laxantes pueden ser dados para acortar el tiempo de tránsito a través del tubo gastrointestinal. Catárticos como sulfato de magnesio, sulfato de sodio, o citrato de magnesio podrían ser administrados para apresurar el tiempo de tránsito.
. Metoclopramida puede ser considerada para acelerar el vaciamiento gástrico, y los laxantes pueden ser dados para acortar el tiempo de tránsito a través del tubo gastrointestinal. Catárticos como sulfato de magnesio, sulfato de sodio, o citrato de magnesio podrían ser administrados para apresurar el tiempo de tránsito.
. La interrupción de la ingesta oral no es necesario en pacientes en quienes
las baterías ya han pasado el esófago, pues puede demorar el transito gástrico.
Solo si está considerando realizar dentro de 4-6 horas la endoscopía.
. No se recomienda los eméticos, como el jarabe de ipecacuana, existe el
riesgo de provocar movimiento retrógrado desde el estómago hacia el esófago
durante la emesis y la batería puede quedar alojada en el esófago, requiriendo
extracción urgente por endoscopía.
. El carbón activado NO SE RECOMIENDA, es
inefectivo en manejar el envenenamiento por álcali y metal, puede
enmascarar Hematoquecia y oscurecerá la detección de la batería de botón.
. Está indicado repetir las
radiografías solo si no se ha confirmado su eliminación por las heces en 4 a 7
días y pueden ser necesarias radiografías a las 48-72h en pacientes menores de
6 años de edad quienes ingieren baterías más grandes de 15 mm de diámetro. Si
la batería muestra evidencia
radiológica de estar seriamente corroída, debería ser removida por
endoscopía usando una red de Roth, o bajo fluoroscopia usando un imán. Se recomienda enérgicamente la extracción endoscópica para las baterías que permanecen en el
estómago por más de 4 días (sin
considerar la edad del niño o el diámetro de la batería).Los estudios in
vitro usando baterías colocadas en jugo gástrico simulado ha mostrado que la
mayoría de baterías liberan álcali o metales pesados tan pronto como 4 horas
luego de la exposición y empiezan a corroerse y fragmentarse si se alojan en el
estómago por más de 48 horas. La descomposición de la batería probablemente es
mucho menor que esto cuando está en el intestino delgado y colon debido al
nivel de pH relativamente alcalino ahí. En un caso, la batería estaba alojada
en el ID, inmediatamente antes de la endoscopía, pero se identificaron ulceras
y erosiones en el estómago (complicación moderada).
 |
| Sonda Nasogástrica con Imán en su extremo |
. La irrigación intestinal completa se puede considerar en casos de múltiples
baterías, dependiendo de su posición (ver múltiples baterías debajo). Algunos
usan una solución de electrolitos orales
de polietilen glicol (empleado para lavado GI en preparación intestinal para
colonoscopía y sigmoidoscopía).
Si hay un endoscopista, se recomienda el retiro de las baterías de mercurio
dentro de las 12 horas de su deglución. Para otros tipos de batería es
razonable esperar tal intervención hasta 24 h luego de la deglución. Pero, en presencia de signos
clínicos de lesión gastrointestinal o de
fragmentación de la batería, la indicación de cirugía (laparotomía y gastrostomía) debe ser
discutida después del fracaso de los demás métodos.
MAS ALLA DEL PILORO: Si en la
radiografía inicial la batería está intacta y más allá del píloro, el paciente
puede ser dado de alta con indicaciones de cuidado en casa. La descomposición
de la batería probablemente es mucho menor a 72 horas en el intestino delgado y
colon debido al nivel de pH relativamente alcalino. Aunque, en una serie, 47.8
% de las baterías que pasaron desde el intestino mostraron disolución moderada
a severa, aún fragmentación completa.
Las baterías más allá del duodeno pasan al recto en el 85% de los casos, dentro
de 72 horas pero puede tomar tanto como siete días para el pasaje espontáneo de
una BB. Se recomienda que a la semana, si el paciente esta asintomático y aún
no elimina la batería por las heces o no progresa, se realice un control de rayos
X. Existe la posibilidad remota de impactación intestinal en un punto fijo por un
estrechamiento fisiológico
gastrointestinal o en aquellos producidos por una patología preexistente.
La siguiente recomendación sería administrar una irrigación
completa del intestino, enema colónico o un purgante, dependiendo de la
localización, aunque no se ha reportado ningún estudio
controlado de estas modalidades. El fracaso en extraer con estos métodos
o en el raro desarrollo de cualquier síntoma relacionado como evidencia de
hemorragia oculta o visible, dolor abdominal, disminución profunda del apetito,
vómitos, signos de abdomen agudo, y/o fiebre (, a menos que estas
manifestaciones clínicas no estén claramente relacionadas a la batería), la
intervención quirúrgica podría ser requerido. Recordar que las baterías también
pueden generar corriente eléctrica y por lo tanto causar quemaduras eléctricas
de bajo voltaje al intestino.
Si hay
evidencia radiológica de fuga en el intestino (se manifiesta por un halo
radiopaco), o la batería se quiebra y
se abre (especialmente si contiene mercurio), el retiro con el lavado intestinal es seguro y más efectivo que
la cirugía para retirar todas las partículas dispersas. De desarrollar signos de irritación peritoneal, de
ulceración intestinal o manifestación de envenenamiento por mercurio entonces se
debe considerar la cirugía. Es controversial la recomendación de medir los
niveles de metales pesados en sangre y orina para determinar si la terapia con
quelación es necesaria.
Algunos autores recomiendan la Irrigación Intestinal completa: El lavado con PEG
3350 actúa rápidamente, y valdría la
pena intentarlo para retirar BB intactas desde cualquier nivel distal del
tracto GI distal al esófago. Se puede usar una solución de electrolitos orales
de polietilen glicol como PEG 3350 (Peglec®, Golytely®,Nulytely®, Klean-Prep®) de
preparación intestinal para colonoscopía y sigmoidoscopía, en niños mayores de
3 años o que pesen más de 20 kg. Se
administra VO o por SNG a una tasa de 1.5-2g/kg/d o a dosis isotónica reconstituida de 20-30 ml/minuto.
Cada paquete es reconstituido en 2L de agua y administrado en porciones de 200
ml oralmente cada 15 minutos hasta un máximo de 4 L (en niños menores se puede administrar
a través de una sonda nasogástrica). La
irrigación se continúa hasta que se elimine residuo claro por el recto. Las
complicaciones de la irrigación incluyen vómitos, dolor abdominal y distensión
abdominal. Si la batería permanece en cualquier nivel del tracto GI pese al uso
del lavado con PEGLEC, se debe considerar la posibilidad de que quedó
incrustado en la mucosa debido a erosión o perforación y discutir la necesidad
de una laparotomía. El uso del PEG 3350
en menores de dos años debe ser estrechamente monitorizado ante la ocurrencia
de una posible hipoglicemia. Contraindicaciones estrictas son obstrucción
intestinal, perforación del tracto gastrointestinal y megacolon tóxico. Peso,
perímetro abdominal, presión arterial y electrolitos séricos deben ser
registrados antes y durante (cada hora) la irrigación intestinal.
Contraindicaciones relativas son insuficiencia renal, insuficiencia cardiaca
congestiva y estenosis intestinal. Las soluciones de lavado de alto
volumen deberían ser usadas con precaución en niños pequeños y niños con nivel
de conciencia disminuida debido al riesgo de regurgitación y aspiración. Aún en
pacientes mayores, se recomienda el ayuno por lo menos 3 horas previas a la
administración.
 |
| Batería de botón en el recto a la semana de la deglución De: Medscape.com |
MULTIPLES BATERIAS: Si en la radiografía inicial hay varias baterías evidentes en el estómago o distales a él, se recomienda inicialmente considerar la irrigación intestinal completa para evacuarlas. La ingesta de múltiples BB podría llevar a la impactación y obstrucción del píloro por una “bola” de baterías. En segunda instancia, realizar una gastrotomía o enterotomía, según sea el caso.
La hospitalización por ingestión
de batería es infrecuente. Más del 25% de los niños requieren más de 24 horas de
hospitalización luego de endoscopía y no pueden ser rápidamente dados de alta
aun cuando el objeto ha sido removido, pero dicha hospitalización es corta
(< 2 días).
CUIDADO EN CASA: Manejo del paciente en casa de base a dieta regular. Fomentar la
actividad. Las heces deben ser inspeccionadas diariamente y observar la
condición clínica del paciente. Si el paciente desarrolla cualquier signo o
síntoma, particularmente gastroenteritis o heces descoloradas, o una batería de
mercurio o no identificada se elimina desfragmentada o con fuga, el paciente
debe retornar al hospital para investigaciones adicionales. Es vital el
seguimiento de los pacientes a intervalos por teléfono. Instruir
a los familiares confirmar la eliminación de la batería.
TERAPIA MEDICA COADYUVANTE:
Esteroides: Se los recomienda sólo en casos donde hay quemaduras
circunferenciales de espesor parcial, que es el tipo de lesión generalizada
vista en baterías impactadas en el esófago. No hay beneficio en el tratamiento
de quemaduras superficiales o no circunferencial lineales debido a que no
desarrollarán estenosis clínicamente significativa. Están contraindicados en
lesiones evidentes de espesor total ya que pueden enmascarar la infección y
fiebre, aumentando el riesgo de retraso en el diagnóstico de perforación. La
eficacia máxima se alcanza cuando el tratamiento se inicia dentro de las
primeras 8 horas; dexametasona (1 mg / kg / día) parece ser más eficaz que la
prednisona (2 mg / kg / día). Se deben dar por 3-4 semanas, seguida de una
reducción lenta en el curso de 3-4 semanas (nivel de evidencia III, resultados
contradictorios)
 |
| Diferentes Modelos de Stents Esofágicos usados en las Estenosis Esofágicas Benignas |
Los antibióticos son usados para prevenir
la infección sistémica y progresión a sepsis mientras que cura la perforación.
Los agentes varían entre hospitales y clínicos, pero generalmente consiste de
cobertura gram-negativo y anaeróbicos. Típicamente, los agentes usados incluyen
piperacilina/tazobactam o una combinación de piperacilina/tazobactam,
vancomicina y gentamicina. Ocasionalmente se usa un antimicótico. El curso de
tratamiento es usualmente de 7 a 14 días desde el momento de la lesión y se correlaciona
con el tiempo tomado para demostrar cura radiológica de la perforación. Si las
imágenes de seguimiento demuestran que la perforación continúa, los
antibióticos son continuados por unos 7 días adicionales en la cual se realiza
nuevas imágenes; llegando incluso hasta los 22 días de persistir la fuga con
comprobación radiológica.
Un tratamiento quelante se inicia si se alcanza niveles plasmáticos
tóxicos de Litio o Mercurio y/o hay presentación de signos de toxicidad. Se puede
usar dimercaprol (anti-lewisita británico o BAL) a dosis de 4mg/kg
intramuscular profundo cuatro veces al día por 48 horas, luego 2.5 mg/kg dos
veces al día por 14 días o 4 mg/kg
intramuscular para la primera dosis con dosis posteriores a 3 mg/kg cada 6
horas por cuatro días y en el quinto día se cambió a ácido dimercaptosuccínico (DMSA o succímero) a 10 mg/kg cada 8 horas para un total de 10 días.
Se administra solución salina 0.9%
intravenoso a 200 ml/h para mantener el flujo urinario.
Stent esofágico: La prevención de la perforación esofágica y/o
formación de estenosis es el objetivo detrás del concepto de la colocación de
stent esofágico después de la ingestión de la batería. La prevención de
contacto entre lados opuestos de una superficie de esófago circunferencialmente
puros evita la adherencia y disminuye la formación de estenosis. La colocación
de stents se puede hacer con sonda nasogástrica o con stents de silicón
especialmente diseñados. Además, las sondas nasogástricas pueden servir para
motivos de alimentación si se justifica el reposo esofágico cuando el daño es extenso. El stent
esofágico es también un dilema, ya que lleva un riesgo de perforación
iatrogénica y mediastinitis, aun cuando se coloquen bajo guía endoscópica.
El uso del stent esofágico está contraindicado si hay sepsis severa, neumotórax
o neumomediastino.
Los informes clínicos parecen confirmar una tasa menor de estenosis luego de
ingestión cáustica cuando se utiliza algún tipo de stent esofágico. Sin
embargo, no se ha aceptado ampliamente en la práctica clínica.
Tratamiento quirúrgico: La intervención quirúrgica está
indicada solo si:
- - El paciente desarrolla signos clínicos de lesión gastrointestinal o de fragmentación de la batería tales como vómitos persistentes, heces alquitranadas o sanguinolentas, defensa o sensibilidad abdominal, apetito disminuido, fiebre, disnea o cualquier signo de toxicidad y la batería es aún visible en las radiografías, intacta o abierta con fuga (indicando que la batería puede estar alojada, potencialmente causando quemaduras eléctricas, daño corrosivo químico o toxicidad sistémica).
- Si la batería se visualiza en el mismo sitio en la radiografía control de 48 horas, por la probabilidad de retención en un sitio de estrechez intestinal natural, congénita o postoperatoria, u originada por radiación.
- Casos en que no es exitosa la extracción endoscópica o no es posible realizarla. La gastrostomía también es un método rápido y efectivo para extraer la BB. Indicación cuestionable mientras no se responda la duda de si los niveles plasmáticos altos de litio o mercurio en niños asintomáticos, dejan secuelas a largo plazo en dichos niños.
 |
| Fistula TraqueoEsofagica en Sitio de Impactacion de BB, contraste pasa a árbol traqueo- bronquial. De: Am J Emerg Med.1985 May.3(3):265 |
TRANSFERENCIAS: La sospecha de ingestión de una batería es una
indicación de referencia directa al hospital para estudio radiológico. De no
contar con endoscopía, transfiera urgente al paciente con batería de disco (BB)
alojada en el esófago a un establecimiento capaz de realizar procedimientos
endoscópicos.
COMPLICACIONES: Se producen
complicaciones serias, pero es importante darse cuenta de que estas son raras.
La progresión de la lesión por BB es característico, y a veces es cuestión de
días o semanas para verificar la viabilidad o no del tejido lesionado. En
muchos casos, las lesiones graves pueden ocurrir antes de que la batería sea
removida o desarrollar de una manera retardada después que la batería es
retirada.
. La impactación de la BB produce quemaduras esofágicas con o sin perforación; puede ocurrir daño a la mucosa tan pronto como en una hora progresando a una necrosis transmural en cuatro horas. Se recomienda omeprazol con antiácidos por una semana luego de la extracción endoscópica de la moneda. La disfagia puede ser indicativo de la cicatriz con estenosis esofágica pocas semanas o meses después de la lesión esofágica, y requerir tratamiento con dilatación repetida.
. La impactación de la BB produce quemaduras esofágicas con o sin perforación; puede ocurrir daño a la mucosa tan pronto como en una hora progresando a una necrosis transmural en cuatro horas. Se recomienda omeprazol con antiácidos por una semana luego de la extracción endoscópica de la moneda. La disfagia puede ser indicativo de la cicatriz con estenosis esofágica pocas semanas o meses después de la lesión esofágica, y requerir tratamiento con dilatación repetida.
. Perforación esofágica: Las posibilidades de perforación son muy
altas después de 8 h de retención en un sitio específico aunque se reportó un
caso de perforación esofágica luego de sólo 5 horas de exposición. Un
esofagograma con contraste puede descartar una perforación esofágica en la fase
aguda.
. Fistula traqueo esofágica: con shock hemorrágico fatal debido a erosión de
los vasos tiroideos inferiores. La fístula traqueo-esofágica puede ser
diagnosticada en un retraso de 9-10 días después del retiro de la batería,
incluso hasta 28 días cuando no hay un testigo adulto en el momento de la
ingestión de la batería por el niño. Monitorizar los síntomas respiratorios,
especialmente con la deglución, para el diagnóstico de las fístulas
traqueoesofágicas precozmente En los casos graves, algunos niños requerirán
cirugía abierta para reparar el esófago y / o la tráquea, y pueden ser incapaces
de comer por la boca, lo que requerirá colocación de un tubo de gastrostomía.
 |
| Estrechez Esofágica Secuelar De: Am J Emerg Med.1985 May.3(3):265 |
La aortografía solo es útil durante la hemorragia activa para demostrar la fistula. La tomografía computarizada dinámica puede ser una alternativa más rápida. Se debe monitorizar a los pacientes con riesgo de fístula aortoesofagica cuidadosamente, como pacientes hospitalizados, con imágenes seriadas y pruebas guayaco de heces. Intervenir precozmente si la perforación es inminente.
. Parálisis bilateral de las cuerdas vocales, por daño del nervio laríngeo
recurrente. Si hay cualquier cambio de
voz, síntomas de aspiración, o se
produce estridor, se debe realizar laringoscopia flexible con el paciente
despierto para evaluar la movilidad de las cuerdas vocales. Una electromiografía laríngea también puede ser
considerada en casos de paresia o
parálisis de las cuerdas vocales y guiar en la toma de decisiones clínicas. Puede
requerir la colocación del tubo de traqueotomía
. Intoxicación por metales pesados (litio, mercurio).
. Mediastinitis, neumoperitoneo: Una Tomografía con Contraste mejorado o Resonancia
Magnética puede ayudar a evaluar para mediastinitis y / o proximidad de
inflamación de los vasos sanguíneos principales.
. Estenosis traqueal, traqueomalacia.
. Neumonía por aspiración, empiema, absceso pulmonar, neumotórax.
. Espondilodiscitis: se presenta en una semana hasta 3 meses. Cuando el polo
negativo de la batería se enfrenta posteriormente. Puede presentarse como restricción
del movimiento, dolor cervical o rigidez de cuello en extensión que no cede con
el cambio de posición o con aines. Se puede valorar con más detenimiento con la
Resonancia Magnética. Esta indicado antibiótico parenteral por 6 semanas con
ampicilina/sulbactam o ticarcilina/clavulanato.
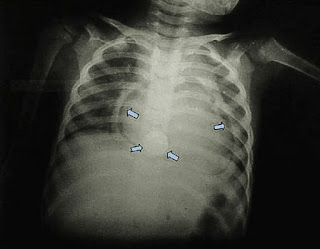 |
| Batería botón y neumopericardio en niño. |
SEGUIMIENTO: Cuando está presente una lesión
esofágica significativa después de salir del hospital, se recomienda esofagograma con contraste o
repetir evaluación endoscópica del esófago para vigilar la formación de
estenosis que puede ocurrir a las dos a cuatro semanas luego de la deglución
con lesión. Si se produce estenosis, la dilatación temprana puede conducir a
mejores resultados en la deglución, pero se requieren más estudios prospectivos
para determinar el momento exacto de repetición de la endoscopia y/o imágenes.
Los seguimientos a largo plazo debe incluir la supervisión de las estenosis
esofágicas y cáncer de esófago, que es de 1000 a 10.000 veces más frecuente en
pacientes que han sufrido lesiones significativas después de la ingestión de
cáusticos que en individuos no expuestos.
DISUACION/PREVENCION: EL MEJOR TRATAMIENTO para
la deglución de las baterías de botón es evitarlos. Más de la
mitad de las baterías ingeridas (53%) fueron retiradas desde un producto de uso
antes de su ingestión. En los niños de corta edad, el 61,8% de las pilas deglutidas eran
más a menudo obtenidas directamente del producto por el niño, 29,8% estaban
sueltos, guardadas o descartadas y el 8,2% se obtuvieron del embalaje de la batería.
 |
| Diverticulo Meckel perforado con BB en su lumen, De: Journal of Pediatric Surgery Case Reports 2013, June,1 (6):132-135 |
Información a los padres y a los que
tienen a cargo el cuidado de los niños: Deben ser advertidos del peligro potencial
de las BB, no sólo para el medio ambiente, sino también para los niños en caso
de ingestión. Se debe insistir en la
necesidad, en caso de ingestión accidental, de buscar una rápida asistencia
médica. Almacenar las baterías lejos del alcance y vista de los niños (incluyendo
las baterías a ser recicladas), nunca dejar baterías sueltas o sin cubierta de
protección. Las pilas ingeridas accidentalmente rara vez provienen de su
embalaje original pues son difíciles de abrir. Las baterías deben ser
consideradas como drogas o productos de limpieza de alta toxicidad de llegar a
manos de los niños. Chequear y asegurar regularmente el compartimiento de la
batería de todos los productos domésticos en casa, es la única intervención más
importante requerida para prevenir lesiones por ingesta batería. La norma ANSI
/ UL 60065: estándar para Aparatos de audio, visuales y electrónicos similares,
requisitos de seguridad indica que la pila de botón debe estar encerrada y debe
requerirse una herramienta o un mínimo de 2 movimientos independientes
simultáneos para tener acceso a la pila. No permitir a los niños jugar con
baterías. Los padres deberían ser especialmente cautelosos con las celdas de
litio de 20 mm, reconocidas por sus códigos impresos CR2032, CR2025 o CR2016.
Información para los médicos: Todo médico en general debe estar entrenado
en el curso más seguro de tratamiento y seguimiento de las degluciones de las
BB. Los médicos que tratan lesiones por ingesta de BB en niños deben ser
conscientes de los posibles resultados adversos graves y mortales, y facilitar
la pronta terapia médica y/o quirúrgica.
Tendencia
y monitoreo del problema de ingesta de pila de botón: A los profesionales de la salud que manejan
los casos de ingestión de baterías se les exhorta a contribuir en los futuros avances
reportando dichos casos al Centro de Envenenamiento Nacional Americano NBIH al
(202) 625-3333. En www.poison.org/battery constantemente se actualizan las
estadísticas, consejos de seguridad, datos clínicos sobre casos graves y
mortales, actualizaciones del algoritmo de clasificación y tratamiento, y se
puede encontrar una extensa discusión del mecanismo de la lesión.
. http://emedicine.medscape.com/article/774838-overview Visitado el día 30.Agosto.2917
. http://emedicine.medscape.com/article/774838-overview Visitado el día 30.Agosto.2917
. Litovitz T, Whitaker N, Clark L, White NC, Marsolek M. Emerging battery-ingestion hazard: clinical implications. Pediatrics. 2010 Jun. 125(6):1168-77. DOI: 10.1542/peds.2009-3037
. Langkau JF, Noesges RA. Esophageal burns from battery ingestion. Am J Emerg Med. 1985 May. 3(3):265 DOI: 10.1177/000348948409300416
. Chan YL, Chang SS, Kao KL, Liao HC, Liaw SJ, Chiu TF, et al. Button battery ingestion: an analysis of 25 cases. Chang Gung Med J. 2002 Mar. 25(3):169-74 De: http://cgmj.cgu.edu.tw/2503/250304.pdf
. Mant TG, Lewis JL, Mattoo TK, Rigden SP, Volans GN, House IM, Wakefield AJ, Cole RS. Mercury poisoning after disc-battery ingestion.Hum Toxicol. 1987 Mar;6(2):179-81. DOI: 10.1177/096032718700600212
. Mariani PJ, Wagner DK. Foley catheter extraction of blunt esophageal foreign bodies. J Emerg Med. 1986. 4(4):301-6. DOI: 10.1016/0736-4679(86)90006-5
. Marom T, Goldfarb A, Russo E, Roth Y.Battery ingestion in children. Int J Pediatr Otorhinolaryngol. 2010 Aug;74(8):849-54. DOI:10.016/j.ijporl.2010.05.019
. Florez MV1, Evans JM, Daly TR.The radiodensity of medications seen on x-ray films.Mayo Clin Proc. 1998 Jun;73(6):516-9. DOI: 10.4065/73.6.516
. Mallon PT, White JS, Thompson RL.Systemic absorption of lithium following ingestion of a lithium button battery. Hum Exp Toxicol. 2004 Apr;23(4):193-5. DOI: 10.1191/0960327104ht433oa
. Buttazzoni E, Gregori D, Paoli B, Soriani N, Baldas S, Rodriguez H, Lorenzoni G; Susy Safe Working Group. Symptoms associated with button batteries injuries in children: An epidemiological review. Int J Pediatr Otorhinolaryngol. 2015 Dec;79(12):2200-7. DOI:10.1016/j.ijporl.2015.10.003
. Honda S, Shinkai M, Usui Y, Hirata Y, Kitagawa N, Take H, Ohhama Y. Severe gastric damage caused by button battery ingestion in a 3-month-old infant. J Pediatr Surg. 2010 Sep;45(9):e23-6. DOI: 10.1016/j.jpedsurg.2010.06.002.
. , ,


